这是一个非常紧急且严重的情况,请务必记住,这不是一个可以等待或自行处理的问题,必须立即拨打急救电话(在中国是120)或直接前往最近的有卒中救治能力的医院急诊!
(图片来源网络,侵删)
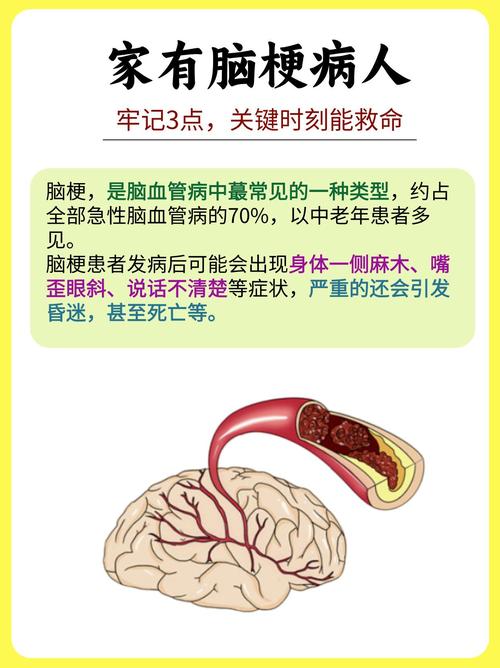
“脑梗充血到脑花”这个描述,在医学上通常指代两种非常凶险的、但又有细微区别的疾病,它们的预后(还有没有救)取决于能否在“时间窗”内得到最有效的治疗。
我来为您详细解释这两种情况,以及为什么“时间窗”至关重要。
两种可能的致命情况
情况一:大面积脑梗死伴严重脑水肿(最可能的情况)
这是您描述“脑梗充血”最可能的意思。
-
病理过程:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 脑梗死: 脑部的某根血管被血栓堵死,导致该血管供应的脑细胞因缺血缺氧而死亡,这就是“脑梗”。
- 缺血核心区: 血管堵塞中心区域的脑细胞在几分钟内就会不可逆地死亡。
- 缺血半暗带: 围绕在核心区周围的脑细胞,它们缺血但尚未完全死亡,处于“垂死”状态。这部分细胞是抢救的关键!
- 血管源性水肿: 缺血后,受损的血脑屏障会“漏水”,导致血液中的水分大量渗入脑组织,形成脑水肿,这会使脑组织像海绵吸水一样肿胀起来。
- “充血”的误解: 脑部CT或MRI上,有时会因为“再灌注损伤”(即血流突然恢复,反而导致更严重的炎症和出血)或侧支循环的代偿性扩张,在缺血区域看到“高密度”或“高信号”影,可能会被非专业人士误认为是“充血”,这是极度危险和缺氧的信号。
- 脑疝: 随着脑水肿越来越严重,肿胀的脑组织会从颅骨的自然孔道(如枕骨大孔)被挤压出去,这就是脑疝,脑疝会压迫负责心跳、呼吸的脑干,这是导致患者直接死亡的最常见原因。
-
“还有救吗?”—— 取决于抢救是否及时!
- 有救,但争分夺秒! 治疗的核心目标是抢救缺血半暗带,并控制致命的脑水肿。
- 黄金时间窗:
- 静脉溶栓: 在发病后 5小时内(部分患者可延长至6小时),使用溶栓药物(如阿替普酶)将血栓溶解,恢复血流,这是最直接有效的治疗方法。
- 机械取栓: 在发病后 6-24小时内(对于符合条件的患者,时间窗可以更长),通过介入手术,用支架或网篮将血栓直接取出来,恢复血流,对于大血管闭塞引起的脑梗,这是目前最有效的手段。
- 如果错过了时间窗怎么办?
- 即使不能进行溶栓或取栓,降低颅内压、控制脑水肿的治疗(如使用高渗脱水剂、过度通气、手术去骨瓣减压等)仍然至关重要,这是为了防止患者因脑疝而死亡,并为神经功能的恢复创造条件。
情况二:脑梗死后出血性转化
这种情况比单纯的脑水肿更复杂,也更凶险。
-
病理过程:
- 在脑梗死发生后,由于缺血区血管壁已经坏死,如果此时血流突然恢复(无论是自发、溶栓还是取栓后),血液就可能从这些脆弱的血管中渗漏出来,形成出血,这就叫“出血性转化”。
- 如果出血量很大,形成了血肿,就称为脑实质血肿,这在CT上会非常清晰地显示为一个高密度的“血块”,这才是真正意义上的“脑花”(脑组织)出血了。
-
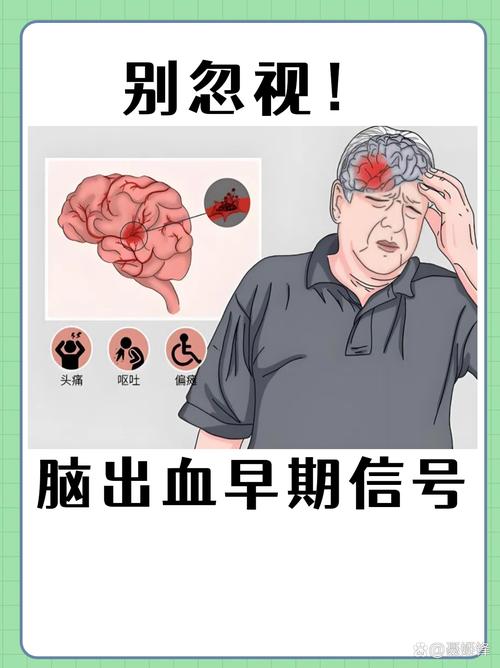
“还有救吗?”—— 情况极其危重!
 (图片来源网络,侵删)
(图片来源网络,侵删)- 有救,但治疗策略完全不同! 这时候的治疗从“开通血管”变成了“止血和控制颅内压”。
- 治疗措施:
- 立即停止溶栓/抗凝治疗。
- 紧急降低颅内压: 使用强效脱水药物,甚至可能需要紧急手术(去骨瓣减压)来清除血肿、为肿胀的脑组织腾出空间。
- 对症支持治疗: 控制血压、防治并发症(如感染、癫痫、应激性溃疡等)。
- 预后: 出血性转化的死亡率远高于单纯的缺血性脑卒中,预后通常较差,能否存活以及神经功能恢复到什么程度,取决于出血的部位、出血量以及患者的整体身体状况。
总结与行动指南
核心要点:
- “还有救吗?”答案是:有,但前提是“立刻、马上”送医! 时间就是大脑,时间就是生命,每耽误一分钟,就会有数以万计的脑细胞死亡,恢复的可能性就越小,致残、致死的风险就越高。
- “充血到脑花”是极其危险的信号,意味着病情已经发展到非常严重的阶段,随时可能因脑疝而致命。
- 家属现在能做的最重要的事情,就是立即拨打120! 向接线员清楚说明患者情况,如“突发昏迷,怀疑是脑卒中”,并询问距离最近的有卒中救治能力的医院是哪家。
- 在等待救护车时:
- 让患者平躺,解开衣领,保持呼吸道通畅。
- 不要喂任何食物、水或药物,以免误吸。
- 如果患者呕吐,将其头偏向一侧,并及时清理口腔呕吐物。
- 记录下患者发病的确切时间,这对医生判断是否溶栓至关重要。
- 到达医院后: 完全信任并配合医生,医生会立即安排头颅CT等检查,以明确是缺血还是出血,并制定最紧急的抢救方案。
请不要有任何侥幸心理,也不要等待“看看会不会好转”,这是一个与死神赛跑的时刻,专业的医疗干预是唯一的希望。




