这是一个非常好的问题。类风湿关节炎和痛风是两种完全不同的疾病,但它们之间又存在一些联系和相似之处,有时容易混淆。
(图片来源网络,侵删)
我们可以从以下几个方面来理解它们的关系和区别:
核心结论:两种不同的疾病
最关键的一点是:
- 类风湿关节炎 是一种自身免疫性疾病。
- 痛风 是一种代谢性疾病(由晶体沉积引起)。
它们的病因、发病机制、治疗原则都有根本性的不同。
详细对比:一张表看懂区别
| 特征 | 类风湿关节炎 | 痛风 |
|---|---|---|
| 疾病本质 | 自身免疫病:免疫系统错误地攻击自身健康的关节组织,引起炎症。 | 代谢性晶体病:体内嘌呤代谢紊乱,产生过多尿酸,形成尿酸盐结晶并沉积在关节内引发炎症。 |
| 病因 | 不完全明确,与遗传、感染、环境等多种因素有关,导致免疫系统失调。 | 根本原因是高尿酸血症,诱因包括高嘌呤饮食(海鲜、内脏、肉汤)、饮酒、药物、剧烈运动等。 |
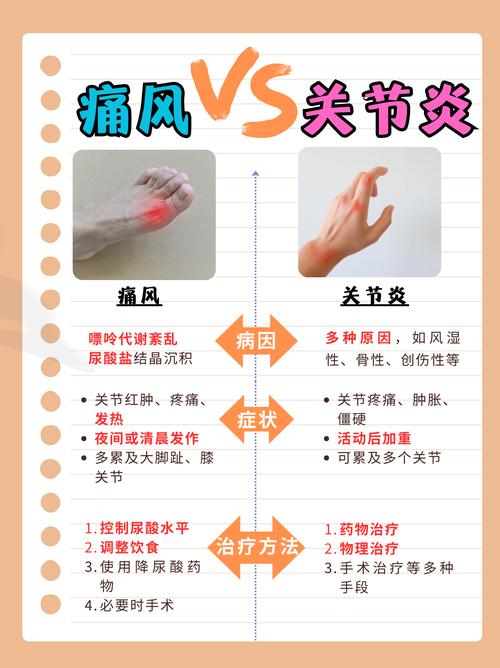
| 攻击对象 | 全身性对称性:主要攻击身体的小关节,如手指、手腕、脚趾关节,且通常是左右两侧对称发病。 | 突发性非对称性:最常影响单个关节,尤其是大脚趾的第一跖趾关节(约占50%),也可见于脚踝、膝盖、手腕等,发作时通常只影响一侧。 |
| 疼痛特点 | 持续性、慢性的疼痛和僵硬,尤其是晨僵非常明显(早上起床时关节僵硬不灵活,持续数小时)。 | 剧烈的、刀割般的疼痛,常在夜间突然发作,疼痛在12-24小时内达到顶峰,关节会红、肿、热、痛极其明显。 |
| 检查指标 | - 类风湿因子:阳性率约70-80% - 抗CCP抗体:特异性更高,是诊断的重要依据 - 血沉、C反应蛋白:升高,提示炎症活动 |
- 血尿酸:发作期可能正常,但缓解期通常升高 - 关节液穿刺:在显微镜下找到尿酸盐结晶是“金标准” |
| 治疗方法 | - 改善病情抗风湿药:如甲氨蝶呤、来氟米特等,控制免疫反应 - 生物制剂:靶向治疗 - 非甾体抗炎药:缓解症状 |
- 急性期:用非甾体抗炎药、秋水仙碱、糖皮质激素快速消炎止痛 - 缓解期:用降尿酸药物(如别嘌醇、非布司他)长期控制尿酸水平,预防发作 |
| 饮食关注 | 没有特殊忌口,均衡营养即可。 | 严格控制高嘌呤食物摄入,多喝水,戒酒。 |
它们之间有什么联系?
尽管是两种不同的病,但它们之间存在一些关联,这也是为什么人们会混淆的原因:
(图片来源网络,侵删)
-
症状上的相似性(最易混淆):
- 关节痛和肿胀:两者都会导致关节疼痛、肿胀、发红和活动受限,这是它们最表面的相似之处。
- 晨僵:虽然类风湿的晨僵更典型且持续时间长,但痛风急性发作后,关节活动也可能受限,有类似僵硬的感觉。
-
共存关系:
- 一个患者可能同时患有类风湿关节炎和痛风,这种情况在临床上并不少见,尤其是在中老年男性中。
- 当两者共存时,诊断和治疗会变得复杂,医生需要仔细鉴别关节疼痛和肿胀究竟是哪种疾病引起的,还是两者共同作用的结果。
-
治疗上的交叉:
- 非甾体抗炎药(如布洛芬、塞来昔布等)是治疗两者急性发作期疼痛和炎症的常用药物。
- 这有时会给患者造成“吃一种药就能治两种病”的错觉,但实际上,治疗的核心药物是完全不同的(免疫抑制剂 vs. 降尿酸药)。
-
误诊的可能性:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 由于症状相似,痛风可能被误诊为类风湿关节炎,反之亦然,一些慢性、反复发作的痛风,尤其是在没有典型大脚趾发作,而是影响手指等小关节时,容易被误诊为类风湿。
- 准确的诊断至关重要,需要依靠详细的病史、体格检查以及实验室和影像学检查(特别是关节液穿刺找结晶)。
类风湿关节炎和痛风没有直接的因果关系,但它们是两种可以独立存在,也可能在同一患者身上共存的疾病。
- 简单记:类风湿是“免疫系统坏了”,攻击自己;痛风是“嘌呤代谢乱了”,产生尿酸盐结晶。
- 关键点:不要根据症状自行判断,如果你有关节肿痛的问题,尤其是突发性的剧烈疼痛,或者持续的对称性小关节肿痛,一定要及时就医,让医生通过专业的检查来明确诊断,因为这两种疾病的治疗方案截然不同,误诊可能会导致病情延误或加重。




