这是一个非常好的问题,答案是:有关系,但关系比较复杂,并非直接的因果关系,而是一种相互影响的关联。

(图片来源网络,侵删)
疱疹病毒(尤其是水痘-带状疱疹病毒)的感染或复发,可能成为诱发或加重风湿免疫性疾病(如类风湿关节炎、系统性红斑狼疮等)的一个重要因素。
下面我们从几个方面来详细解释这种关系:
关系一:疱疹病毒是风湿病的“触发扳机”
许多风湿免疫性疾病(如类风湿关节炎、系统性红斑狼疮、干燥综合征等)的发病机制与“自身免疫”有关,即免疫系统错误地攻击自身的健康组织,这种自身免疫反应的启动需要“扳机”。
疱疹病毒(尤其是EB病毒和HHV-6)就是研究较多的“扳机”之一。
(图片来源网络,侵删)
- 分子模拟(Molecular Mimicry):这是最被认可的理论之一,病毒表面的某些蛋白质(抗原)与人体自身组织(如关节滑膜、细胞核)的蛋白质结构非常相似,当免疫系统为了清除病毒而产生抗体时,这些抗体可能会“误伤”结构相似的人体自身组织,从而引发或加剧自身免疫性疾病。
- 经典例子:EB病毒(引起传染性单核细胞增多症,与口唇疱疹有关)的衣壳抗原与人体关节滑膜细胞的某些蛋白有相似性,研究发现,许多类风湿关节炎患者在发病前有EB病毒感染的证据,并且他们的血液中能同时检测到抗EB病毒抗体和抗自身抗体(如类风湿因子)。
- 慢性炎症与免疫紊乱:病毒感染会持续激活人体的免疫系统,导致长期的慢性炎症状态,这种持续的免疫激活可能会打破免疫系统的平衡,使其变得不稳定,最终失控,攻击自身组织。
- 直接感染:一些病毒(如细小病毒B19)可以直接感染关节细胞,导致关节发炎,其症状可能类似于关节炎。
关系二:风湿病是疱疹病毒的“易感土壤”
反过来,患有风湿免疫性疾病的患者,也更容易发生疱疹病毒的感染和复发。
- 免疫抑制治疗:这是最主要的原因,治疗风湿病常用的药物,如糖皮质激素(泼尼松等)、免疫抑制剂(甲氨蝶呤、来氟米特等)以及生物制剂(TNF-α抑制剂等),其核心作用就是抑制过强的免疫系统。
- 这些药物在控制自身免疫病的同时,也削弱了身体抵抗病毒(包括潜伏的疱疹病毒)的能力。
- 风湿病患者在接受这些治疗后,带状疱疹的发病率会显著升高,病情也可能更重。
- 疾病本身的免疫紊乱:即使没有使用免疫抑制剂,风湿病患者的免疫系统本身就处于紊乱状态,也可能使其对病毒的监视和清除能力下降。
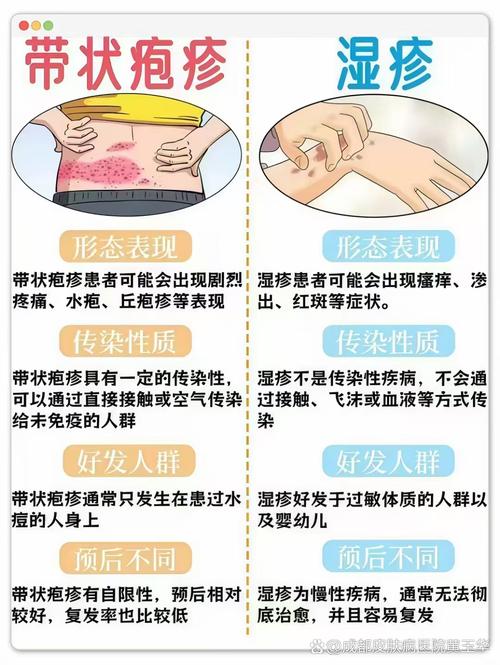
关系三:带状疱疹与风湿病的症状重叠与混淆
带状疱疹和某些风湿病的症状有时很相似,容易造成混淆。
- 带状疱疹:典型症状是沿神经走向的单侧、带状分布的皮疹和剧烈的神经痛,最常见的是腰部和肋间的“缠腰龙”,其次是头面部三叉神经区域的带状疱疹。
- 风湿病:如类风湿关节炎,主要表现为对称性的多关节肿痛。
- 混淆点:当带状疱疹发生在四肢关节附近时,其剧烈的关节疼痛可能被误认为是类风湿关节炎,反之,有些风湿病(如反应性关节炎)也可能在感染后出现关节痛,需要仔细鉴别。
- 特殊类型:有一种罕见的疾病叫做“带状疱疹后神经痛”,其疼痛非常剧烈且持久,有时会被误诊为其他疼痛性疾病。
总结与建议
| 关系方向 | 解释 | 例子 |
|---|---|---|
| 疱疹 → 风湿病 | 病毒感染可能诱发或加重自身免疫性疾病。 | EB病毒感染被认为是类风湿关节炎的潜在触发因素之一。 |
| 风湿病 → 疱疹 | 免疫抑制治疗和疾病本身导致免疫力下降,易感疱疹病毒。 | 类风湿关节炎患者使用生物制剂后,带状疱疹风险显著增加。 |
| 症状混淆 | 两者都可能引起关节疼痛,需要鉴别诊断。 | 带状疱疹引起的关节痛可能被误诊为关节炎。 |
给患者的建议:
- 告知医生病史:如果你有风湿病,请务必告知医生你过去是否得过疱疹(尤其是水痘或带状疱疹),在选择治疗方案时,医生会评估你的带状疱疹风险。
- 警惕带状疱疹:风湿病患者如果出现身体一侧的疼痛、灼烧感或不明皮疹,要高度警惕带状疱疹的可能,尽早就医,早期使用抗病毒药物(如阿昔洛韦)可以缩短病程、减轻疼痛和降低并发症风险。
- 接种疫苗:对于符合条件的风湿病患者(病情稳定、未使用强效免疫抑制剂),接种带状疱疹疫苗(如重组带状疱疹疫苗)是预防带状疱疹及其后遗症(如神经痛)的有效手段,接种前请务必咨询你的风湿科医生。
- 平衡治疗:不要因为害怕感染而拒绝必要的风湿病治疗,风湿病的有效控制本身对维持长期健康至关重要,医生会在控制疾病活动度和预防感染之间寻找最佳平衡点。
疱疹和风湿病之间存在双向的、复杂的相互作用,理解这种关系有助于患者更好地管理自己的健康,并与医生进行更有效的沟通。




