“查什么”取决于您的具体症状,下面我将为您详细梳理,从自我观察到专业检查,提供一个清晰的指引。
(图片来源网络,侵删)
第一步:自我观察和初步判断(什么症状需要警惕?)
在看医生之前,您可以先留意自己是否有以下一些典型的“风湿”症状,这些症状是医生判断的重要线索:
关节症状(最常见)
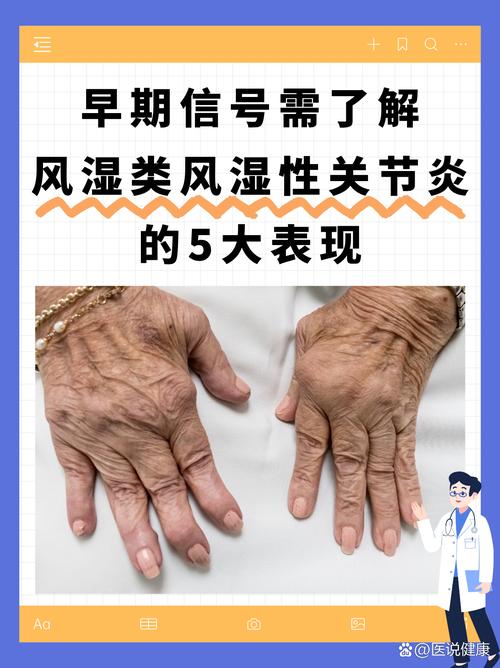
- 疼痛和肿胀:关节(特别是手、腕、膝、踝等小关节)出现不明原因的疼痛、发红、发热和肿胀。
- 晨僵:早上起床时,关节感觉像被胶水粘住一样僵硬、活动不灵活,通常持续超过30分钟甚至1小时,活动后会有所缓解,这是很多炎性关节炎(如类风湿)的典型特征。
- 关节变形:长期患病可能导致关节畸形,如手指向尺侧偏斜(天鹅颈样畸形、纽扣花畸形)。
- 游走性疼痛:疼痛的关节从一个部位转移到另一个部位(先左手腕,几天后变成右脚踝),这在风湿热等疾病中较常见。
全身性症状
- 不明原因的发热:尤其是长期低热(37.5℃ - 38.5℃)。
- 乏力、疲劳:感觉身体非常疲惫,休息后也难以恢复。
- 体重下降:没有刻意节食,但体重明显下降。
- 皮疹:面部出现蝶形红斑(狼疮特征)、日光过敏、口腔溃疡等。
其他系统症状
- 肌肉疼痛:肌肉酸痛、无力。
- 雷诺现象:遇到寒冷或情绪激动时,手指或脚趾皮肤变白、变紫,然后变红,伴有麻木、刺痛感。
- 口干、眼干:可能是干燥综合征的表现。
- 手指/脚趾变色、剧痛:突然出现的红、肿、热、痛,可能是痛风发作。
- 腰背痛:尤其是夜间痛、休息后不缓解,晨起僵硬感强,可能与强直性脊柱炎有关。
如果您有以上任何一种或多种症状,强烈建议您及时就医。
第二步:就医后的专业检查(医生会做什么?)
当您去看医生(通常是风湿免疫科医生)时,医生会通过一系列检查来明确诊断。
详细问诊和体格检查(最重要!)
- 问诊:医生会详细询问您的症状特点(何时开始、持续多久、什么情况下加重或缓解)、既往病史、家族史等,这是诊断的基石。
- 体格检查:医生会检查您的关节是否有压痛、肿胀、活动受限,以及检查皮肤、黏膜、心肺、腹部等全身情况。
实验室检查(抽血化验)
这是诊断风湿病最核心的辅助手段,主要包括:

(图片来源网络,侵删)
| 检查项目 | 英文缩写 | 主要用途 | 解读 |
|---|---|---|---|
| 血常规 | CBC | 检查有无贫血、白细胞/血小板异常。 | 系统性红斑狼疮、类风湿关节炎等常伴有贫血或血小板减少。 |
| C反应蛋白 | CRP | 评估体内炎症水平。 | 数值升高提示体内存在炎症活动,是判断疾病活动度的重要指标。 |
| 红细胞沉降率 | ESR | 同上,也是非特异性炎症指标。 | 和CRP类似,升高代表炎症。 |
| 类风湿因子 | RF | 用于辅助诊断类风湿关节炎。 | 注意:RF阳性不一定就是类风湿(其他疾病也可能阳性),阴性也不能完全排除,约20-30%的患者是阴性。 |
| 抗环瓜氨酸肽抗体 | anti-CCP | 特异性诊断类风湿关节炎的指标。 | 阳性高度提示类风湿关节炎,特异性比RF高,且能提示疾病可能更严重。 |
| 抗核抗体 | ANA | 筛查系统性自身免疫病的“哨兵”。 | 注意:ANA阳性范围很广,很多健康老年人也可能阳性,阳性后需要进一步做特异性抗体检查来确诊具体哪种病(如抗ds-DNA、抗Sm抗体等)。 |
| 血尿酸 | UA | 诊断和监测痛风的关键指标。 | 注意:血尿酸在痛风急性发作期可能正常,因此不能单凭一次正常就排除痛风。 |
影像学检查
- X光片:可以观察关节间隙是否变窄、骨质是否破坏、有无脱位等,主要用于评估关节的长期损害。
- 超声检查:能更清晰地显示关节滑膜增厚、积液、早期骨侵蚀,以及痛风中的“双轨征”等,敏感性高于X光。
- 磁共振成像:对发现早期、微小的骨骼和软组织炎症(骨髓水肿)具有极高的敏感性,是早期诊断的有力工具。
第三步:总结与关键提醒
- 不要自行诊断:风湿病非常复杂,症状可能重叠,网上的信息只能作为参考,不能替代专业医生的诊断。
- 首选科室:风湿免疫科是诊断和治疗风湿病的专科,如果不确定挂什么科,可以先挂普通内科,医生会根据情况为您转诊。
- 检查是综合判断:医生诊断风湿病,绝不是看某一个指标“阳性”或“阴性”就下结论,而是将您的症状 + 体格检查 + 实验室结果 + 影像学发现综合起来,才能做出最准确的诊断。
- 早期诊断和治疗至关重要:大多数风湿性疾病如果早期发现、规范治疗,可以有效控制病情,避免或延缓关节破坏和脏器损伤,让您能拥有高质量的生活。
想知道有没有风湿,最关键的步骤是:
出现可疑症状 → 尽快就医(风湿免疫科)→ 医生通过问诊、查体和抽血、影像学等综合检查 → 明确诊断。
希望这个详细的回答能帮助到您!祝您健康!

(图片来源网络,侵删)




