核心诊断方法(“三驾马车”)
详细问诊与体格检查
这是诊断的基石,也是最关键的一步,医生会通过问诊和检查,获取第一手信息。

(图片来源网络,侵删)
- :
- 症状特点:哪些关节肿痛?(如手、腕、膝、踝)是对称性还是非对称性?疼痛是持续性的还是间歇性的?晨僵持续多久?(类风湿关节炎的晨僵通常超过1小时)
- 伴随症状:是否有皮疹(如红斑狼疮的蝶形红斑)、口腔溃疡、眼干口干(干燥综合征)、雷诺现象(遇冷手指变白变紫)、肌肉无力、发热、乏力、体重下降等。
- 病史:症状持续了多久?有无家族史?之前有无外伤或感染史?
- 体格检查:
- 关节检查:医生会亲自触摸您的关节,检查是否有红、肿、热、痛,以及关节的活动度是否受限。
- 其他部位检查:检查皮疹、口腔溃疡、有无淋巴结肿大、心肺听诊等。
实验室检查
通过抽血化验,寻找身体内的异常指标。
- 炎症指标:
- 血沉 和 C反应蛋白:这两个指标是反映身体内炎症水平的“晴雨表”,在大多数风湿病活动期都会升高,但它们不特异,不能单独确诊任何一种病,只能帮助评估疾病活动度和治疗效果。
- 自身抗体检测:这是诊断风湿病的核心和关键,自身抗体是免疫系统错误地攻击自身组织产生的。
- 抗核抗体:这是一个“广谱”筛查试验,如果ANA阳性,提示可能存在自身免疫病,但ANA阳性不等于就是红斑狼疮,很多其他风湿病甚至健康老年人也可能弱阳性,需要进一步做更特异的抗体。
- 特异性抗体:根据初步判断,医生会开具以下更精确的抗体检测:
- 抗双链DNA抗体 (anti-dsDNA) 和 抗Sm抗体:对系统性红斑狼疮的诊断特异性非常高。
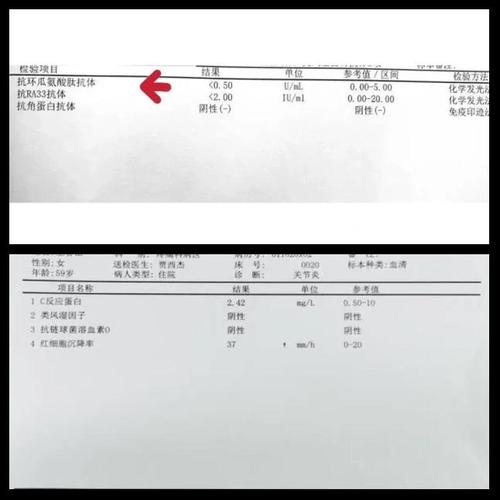
- 抗环瓜氨酸肽抗体:对类风湿关节炎的诊断特异性很高,是诊断RA的重要血清学标志。
- 抗CCP抗体:同上。
- 类风湿因子:也常见于类风湿关节炎,但特异性不如抗CCP抗体,且在一些感染性疾病中也可能阳性。
- 抗中性粒细胞胞浆抗体:与血管炎(如肉芽肿性多血管炎)相关。
- 抗Scl-70抗体 和 抗着丝点抗体:与系统性硬化症(硬皮病)相关。
- 抗SSA/SSB抗体:与干燥综合征或系统性红斑狼疮相关。
影像学检查
影像学检查可以帮助医生看到关节和内部器官的受损情况。
- X光片:可以显示关节的骨破坏、关节间隙狭窄等慢性病变,但早期变化不敏感。
- 超声检查:非常敏感,可以清晰地看到关节滑膜增厚、积液,以及早期出现的骨侵蚀,对于评估炎症非常有价值。
- 磁共振成像:对软组织和早期骨损伤的显示效果最好,是发现早期关节侵蚀的“金标准”,但费用较高。
- CT扫描:对于评估肺部间质性病变(如硬皮病、肌炎)或血管炎有帮助。
不同风湿病的确诊侧重点
没有哪一种检查能“确诊所有风湿病”,以下是几种常见疾病的诊断思路:
| 疾病名称 | 关键诊断线索 |
|---|---|
| 类风湿关节炎 | 症状:持续≥6周的对称性多关节肿痛,尤其是手小关节。检查:抗CCP抗体 和/或 类风湿因子 阳性,加上影像学(超声/MRI)显示的滑膜炎或骨侵蚀。 |
| 系统性红斑狼疮 | 症状:多系统受累(皮疹、光过敏、口腔溃疡、肾炎、血液系统异常等)。检查:ANA阳性,加上至少一项特异性抗体(如抗dsDNA或抗Sm)阳性,并符合分类标准。 |
| 强直性脊柱炎 | 症状:年轻男性多见,以下背痛和晨僵为主,夜间痛醒,活动后缓解。检查:HLA-B27基因阳性(非必需,但支持诊断),结合骶髂关节MRI显示的炎症或X光显示的破坏。 |
| 干燥综合征 | 症状:口干、眼干。检查:抗SSA/SSB抗体阳性,或唇腺活检显示淋巴细胞浸润。 |
| 痛风 | 症状:突发单个关节(如大脚趾)红肿热痛,疼痛剧烈。检查:关节液穿刺,在显微镜下找到尿酸盐结晶是确诊的金标准,血尿酸升高是重要参考,但非诊断依据(因为有些患者发作时尿酸不高)。 |
总结与建议
- 没有单一检查能确诊:风湿病的诊断是一个综合临床、实验室和影像学证据的复杂过程。
- 风湿免疫科是关键:如果您怀疑自己有风湿病,一定要去看风湿免疫科医生,他们是最专业的“侦探”,能准确解读各项检查结果,并做出正确诊断。
- 不要自行解读报告:拿到化验单后,不要因为某一项指标阳性或阴性而过度紧张或掉以轻心,ANA阳性不代表就是狼疮,RF阴性也不能完全排除类风湿,必须由医生结合您的具体情况进行综合判断。
- 及时就医:风湿病越早诊断、越早规范治疗,效果越好,可以最大程度地避免关节畸形和重要器官损伤,提高生活质量。
确诊风湿病需要:专业的风湿免疫科医生 + 精准的实验室检查(尤其是自身抗体)+ 必要的影像学检查 + 详实的临床信息。
(图片来源网络,侵删)

(图片来源网络,侵删)




