医生的临床问诊和体格检查、实验室检查(抽血)、以及影像学检查,这三者缺一不可。
(图片来源网络,侵删)
下面为您详细解释这些检查是什么,以及它们的作用:
临床评估(最重要的第一步)
这是诊断的基石,由风湿免疫科医生完成。
-
详细的问诊(病史采集):
- 症状:您哪里不舒服?关节肿痛(哪个关节?是对称性的吗?)、肌肉酸痛、皮疹、口腔溃疡、反复发烧、雷诺现象(遇冷手指变白变紫)、口干、眼干、脱发等。
- 病程:症状持续了多久?是突然发作还是慢慢加重?有没有时好时坏的情况?
- 特点:关节痛在什么情况下加重或减轻?(比如晨起僵硬、活动后缓解?)
- 既往史和家族史:以前得过什么病?家人有没有类似的疾病?
-
体格检查:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 医生会检查您的关节,看是否有红、肿、热、痛,以及关节活动是否受限。
- 会检查您的皮肤,看是否有皮疹、红斑、结节等。
- 会听心肺,检查有无心包炎、胸膜炎等内脏受累的迹象。
- 会检查其他系统,如腹部、神经系统等。
实验室检查(抽血化验)
抽血检查是寻找“证据”的关键环节,但必须结合临床症状来解读,否则很容易误诊。
-
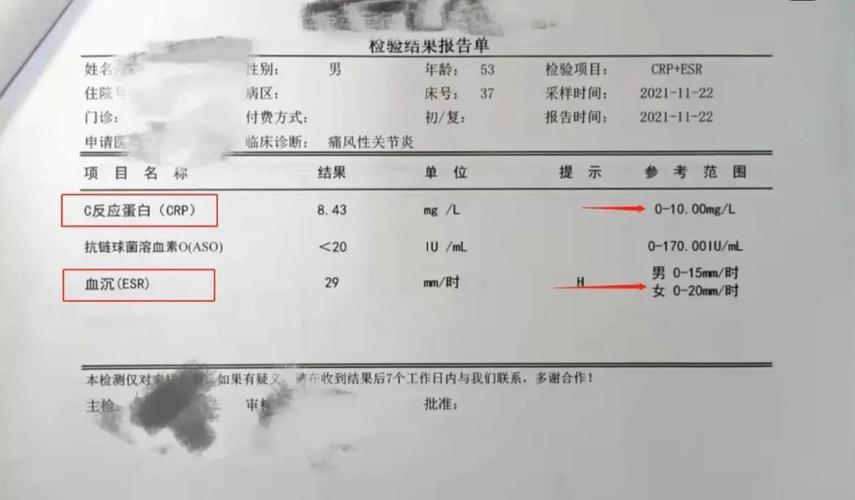
炎症指标:反映身体内是否存在炎症反应,是活动度的重要参考。
- 血沉:升高提示体内有炎症。
- C反应蛋白:比血沉更敏感,升高也提示炎症。
-
自身抗体检测:这是诊断风湿病的核心和关键,自身抗体是免疫系统“攻击”自己身体时产生的“错误信号”。
- 抗核抗体:一个“广谱”筛查试验,如果阳性,提示可能存在自身免疫病,但不能确诊,很多健康老人或其他疾病也可能阳性,需要进一步做更特异的抗体。
- 特异性抗体:针对特定疾病的“金标准”。
- 类风湿因子:与类风湿关节炎相关,但也可见于其他疾病或健康人。
- 抗CCP抗体(抗环瓜氨酸肽抗体):对类风湿关节炎的诊断特异性非常高,是诊断RA的重要依据之一。
- 抗ds-DNA抗体:对系统性红斑狼疮的诊断特异性很高。
- 抗Sm抗体:也是系统性红斑狼疮的特异性抗体之一。
- 抗SSA/SSB抗体:与干燥综合征密切相关。
- 抗Scl-70抗体:与硬皮病相关。
- ANCA(抗中性粒细胞胞浆抗体):与血管炎相关。
-
其他血液检查:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 血常规:看有无贫血、白细胞/血小板减少(SLE等常见)。
- 肝肾功能:评估内脏器官是否受累,以及药物安全性。
- 免疫球蛋白:部分疾病会升高。
影像学检查
影像学检查可以帮助医生看到关节和软组织的病变情况,为诊断提供客观依据。
-
X光片:
- 可以观察关节的骨骼结构,看有无骨质破坏、关节间隙狭窄等类风湿关节炎的典型改变。
- 缺点:在早期病变时,X光往往是正常的。
-
超声:
- 可以清晰显示关节滑膜增厚、积液,以及有无炎症(血流信号丰富)。
- 对早期发现炎症和指导关节穿刺非常有帮助。
-
磁共振:
- 是目前最敏感的检查,能非常早期地发现骨髓水肿、滑膜炎和早期骨侵蚀。
- 常用于诊断早期或不典型的关节炎。
-
CT:
对于评估骨骼的细微破坏,特别是骶髂关节(强直性脊柱炎常累及)比X光更清晰。
总结与建议
| 检查类型 | 主要目的 | 常见项目/作用 |
|---|---|---|
| 临床评估 | 诊断基础 | 问诊(症状、病史)、体格检查(关节、皮肤等) |
| 实验室检查 | 寻找证据 | 炎症指标(ESR, CRP)、自身抗体(ANA, RF, anti-CCP等)、血常规、肝肾功能 |
| 影像学检查 | 观察病变 | X光(看骨破坏)、超声(看滑膜炎)、MRI(早期炎症)、CT(看细微骨破坏) |
给您的建议:
- 看对科室:如果您怀疑自己有风湿病,请务必挂风湿免疫科的号,其他科室(如骨科、内科)可能无法提供全面的诊断和治疗。
- 不要自己猜:不要仅凭网上查到的信息或某一项检查结果(比如ANA阳性)就给自己下结论,风湿病的诊断非常复杂,必须由专业医生综合判断。
- 提供完整信息:就诊时,请详细向医生描述您的所有症状和感受,这比任何检查都重要。
- 耐心配合:诊断过程可能需要多次复诊和多项检查,请保持耐心,与医生充分沟通。
希望这些信息能帮助您更好地了解风湿病的诊断过程,祝您早日康复!




