这是一个非常常见且重要的问题。风湿因子(RF)没有一个绝对的“正常”或“异常”界限,更没有一个“高了就是风湿病”的固定数值。

(图片来源网络,侵删)
不能单凭风湿因子一项指标来诊断或排除风湿病,下面为您详细解释:
核心要点:风湿因子 ≠ 风湿病
首先要明确一个概念:风湿因子 只是一个血液检测指标,而风湿病(更准确地说是“风湿免疫性疾病”)是一大类疾病的总称。
- 风湿因子是什么? 它是一种自身抗体,也就是说,它是免疫系统错误地攻击了身体自身健康组织(特别是关节滑膜)所产生的。
- 为什么它不靠谱? 因为这个指标的特异性很差,也就是说,很多健康人或者有其他疾病的人,也可能出现风湿因子升高。
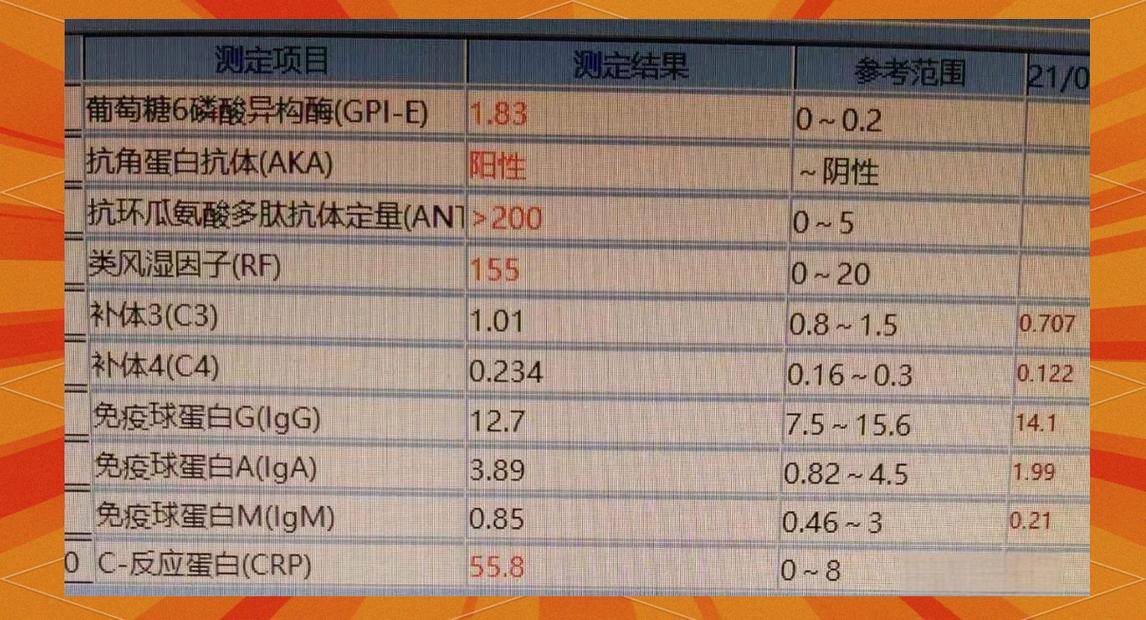
如何解读风湿因子报告?
风湿因子的报告结果通常是一个数值,后面会跟一个参考范围,这个参考范围由每个检测实验室自己设定,所以不同医院的“正常值”可能略有不同。
- 定性检测(阳性/阴性): 这是最初的检测方法,阳性(+)表示存在风湿因子,阴性(-)表示未检出,这种方法很粗糙,现在已较少单独使用作为诊断依据。
- 定量检测(数值 IU/mL): 这是目前最常用的方法,它会给出一个具体的数值。
关键问题来了:数值多高算高?
(图片来源网络,侵删)
- 高于参考范围上限(> 14 IU/mL 或 > 20 IU/mL)就被认为是“阳性”或“升高”。
- 数值的高低与病情的严重程度不一定成正比!
- 一个数值是 100 IU/mL 的患者,可能症状很轻。
- 一个数值是 1000 IU/mL 的患者,也可能病情并不活动。
- 反之,有些重症患者的风湿因子数值可能并不高。
风湿因子升高的真正意义
风湿因子升高,需要结合临床情况来综合判断,主要有以下几种情况:
患有风湿免疫性疾病(这是大家最关心的)
在一些特定的风湿病中,风湿因子阳性率较高,但并非所有患者都阳性。
- 类风湿关节炎: 这是最典型的关联疾病,大约 70-80% 的类风湿关节炎患者风湿因子是阳性的,如果有关节肿痛、晨僵等症状,同时风湿因子高,要高度怀疑此病。
- 其他风湿病: 干燥综合征、系统性红斑狼疮、混合性结缔组织病等,部分患者也可能出现风湿因子阳性。
其他疾病
很多非风湿性疾病也会导致风湿因子升高。
- 慢性感染: 如结核、细菌性心内膜炎、肝炎等。
- 其他自身免疫病: 如甲状腺功能亢进、慢性活动性肝炎等。
- 恶性肿瘤: 某些血液系统肿瘤或实体瘤。
- 慢性肺部疾病: 如肺间纤维化。
健康人群
- 老年人: 随着年龄增长,健康老年人出现风湿因子阳性的概率会增加,这被称为“生理性升高”。
- 有吸烟史的人: 吸烟是类风湿关节炎的一个重要风险因素,也可能导致风湿因子水平升高。
- 部分家族性: 有时会出现家族性的风湿因子阳性,但本人没有任何疾病。
医生如何诊断风湿病?
既然风湿因子不靠谱,那医生靠什么诊断呢?答案是综合判断,医生会像侦探一样,收集多方面的线索:
(图片来源网络,侵删)
-
临床症状(最重要的依据):
- 关节症状: 是否有关节对称性、持续性肿胀、疼痛,尤其是手、腕的小关节?晨僵是否超过30分钟?
- 全身症状: 是否有不明原因的发热、乏力、皮疹、口干、眼干等。
-
体格检查:
医生会亲自检查您的关节是否有肿胀、压痛、活动受限等情况。
-
实验室检查(综合看,不单看一项):
- 风湿因子
- 抗CCP抗体(抗环瓜氨酸肽抗体): 这个指标的特异性比风湿因子高得多,对类风湿关节炎的诊断价值更大,如果抗CCP抗体阳性,即使风湿因子阴性,也高度怀疑类风湿关节炎。
- 血沉、C反应蛋白: 这两个指标反映身体的炎症水平,如果升高,说明体内存在炎症活动。
- 其他抗体: 如抗核抗体等,用于鉴别其他风湿病。
-
影像学检查:
- X光、超声、MRI: 可以观察关节是否有骨质破坏、滑膜增厚等类风湿关节炎的特征性改变,这是诊断的“金标准”之一。
总结与建议
- 不要恐慌: 单纯风湿因子一项升高,绝对不能自我诊断为“风湿病”,很多人看到报告上“箭头”就非常紧张,这是没有必要的。
- 关键在综合: 诊断风湿病,临床症状永远是第一位的,化验单只是辅助证据。
- 找对科室: 如果您有关节不适等症状,建议去风湿免疫科就诊,专科医生会为您做出最准确的判断。
- 不要自行用药: 不要因为看到指标高就自行服用药物,尤其是激素或免疫抑制剂,必须在医生指导下使用。
一句话概括:风湿因子升高只是一个“信号灯”,它提醒医生需要进一步检查,但诊断风湿病,必须结合您的症状、体征和其他检查结果,由专业医生来综合判断。




