护理诊断是护士根据患者的生理、心理、社会及精神状况,对个体、家庭或社区对现存的或潜在的健康问题/生命过程反应所做的临床判断,它不同于医疗诊断(如“急性心肌梗死”),而是侧重于患者因疾病而产生的反应和需求。
(图片来源网络,侵删)
下面我将分别阐述心梗和脑梗的护理诊断,并最后总结其共性与个性。
心肌梗死的护理诊断
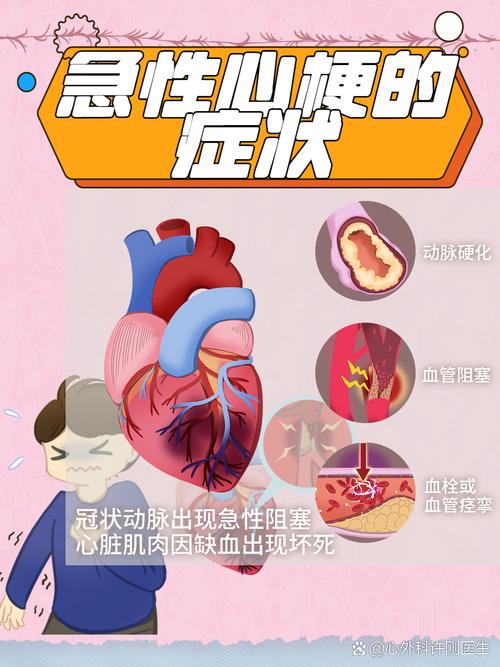
心梗的核心问题是冠状动脉阻塞导致心肌缺血、缺氧、坏死,护理的重点在于减轻心脏负担、缓解疼痛、预防并发症、促进康复。
急性期(住院期间)
| 护理诊断 | 相关因素/依据 | 预期目标 | 护理措施 |
|---|---|---|---|
| 急性疼痛:胸痛 | 依据:患者主诉胸骨后或心前区压榨性、紧缩性疼痛,可向左肩、左臂内侧放射,伴大汗、濒死感。相关因素:心肌缺血、缺氧、坏死,导致代谢产物(如乳酸)刺激神经末梢。 | 患者在24-48小时内主诉疼痛程度减轻至3分以下(或可忍受范围),能正常休息。 | 绝对卧床休息,减少心肌耗氧量。 遵医嘱给予止痛药(如吗啡、哌替啶),观察疗效和副作用。 吸氧,提高血氧饱和度,改善心肌缺氧。 心理护理,解释病情,消除恐惧和焦虑,减轻因情绪激动引起的疼痛加重。 持续心电监护,密切监测生命体征和心电图变化。 |
| 组织灌注无效(心脏) | 依据:心率、血压异常,皮肤湿冷、发绀,尿量减少(<30ml/h),中心静脉压降低。相关因素:心肌收缩力下降,心输出量减少,导致冠状动脉和全身组织灌注不足。 | 患者维持稳定的生命体征,尿量恢复正常,末梢温暖,无紫绀。 | 建立静脉通路,遵医嘱进行补液和血管活性药物(如多巴胺)治疗。 监测血流动力学指标:血压、心率、心律、中心静脉压、尿量。 遵医嘱使用抗凝、抗血小板药物(如阿司匹林、肝素),防止血栓扩大。 避免增加心脏负荷:保持情绪稳定,避免用力排便。 |
| 活动无耐力 | 依据:患者轻微活动(如翻身、床上洗漱)即出现心悸、气促、呼吸困难、疲劳感。相关因素:心肌缺血、缺氧,导致心输出量下降,不能满足机体活动需要。 | 患者在能耐受的范围内,逐步增加活动量,无明显不适症状。 | 制定循序渐进的活动计划:从床上被动活动到主动活动,再到床边坐起、下床行走。 监测活动反应:观察患者有无心绞痛、呼吸困难、心率增快(超过20次/分)等。 保证充足休息,活动中穿插休息 periods。 协助生活护理,减少患者自理消耗的能量。 |
| 气体交换受损 | 依据:呼吸困难、紫绀、血氧饱和度下降(<95%)、动脉血氧分压(PaO2)降低。相关因素:心肌缺血导致左心衰竭,肺淤血、肺水肿;或疼痛、焦虑导致呼吸频率和深度改变。 | 患者维持正常的呼吸频率、节律和深度,血氧饱和度维持在95%以上。 | 半卧位或坐位,以减轻肺部淤血。 遵医嘱给予氧气吸入(2-4L/min)。 遵医嘱使用利尿剂和血管扩张剂(如呋塞米、硝酸甘油),减轻心脏前/后负荷。 指导患者有效呼吸和咳嗽,预防肺部感染。 |
| 潜在并发症:心律失常 | 依据:心电监护显示窦性心动过速、室性早搏、室性心动过速、房室传导阻滞等。相关因素:缺血的心肌细胞电生理不稳定,易发生异常冲动。 | 患者住院期间发生严重心律失常时能被及时发现和处理。 | 持续心电监护,密切监测心律、心率变化。 备好抢救药品和设备(如利多卡因、胺碘酮、除颤仪)。 监测电解质(尤其是钾、镁),维持其平衡,预防心律失常发生。 观察患者有无头晕、晕厥、黑矇等症状。 |
| 焦虑/恐惧 | 依据:患者表现出紧张、不安、失眠、依赖行为。相关因素:突发剧烈胸痛、濒死感、对疾病预后和死亡的担忧。 | 患者能表达内心感受,焦虑程度减轻,能配合治疗和护理。 | 建立信任关系,主动倾听,鼓励患者说出感受。 提供疾病相关知识,解释治疗和护理的必要性,增加患者的控制感。 保持环境安静,减少不必要的刺激。 必要时遵医嘱使用镇静剂。 |
恢复期及长期管理
| 护理诊断 | 相关因素/依据 | 预期目标 | 护理措施 |
|---|---|---|---|
| 知识缺乏 | 依据:患者及家属对疾病病因、危险因素、用药、康复、二级预防等不了解。相关因素:信息量过大,缺乏专业指导。 | 患者及家属能复述关键的健康知识和自我管理计划。 | 出院前健康教育:讲解疾病知识、药物作用与副作用(如抗凝药需监测INR)。 生活方式指导:低盐低脂饮食、戒烟限酒、控制体重、规律运动。 指导自我监测:学会数脉搏、识别心绞痛发作的前兆和处理方法。 提供心理支持资源,鼓励参加心脏康复计划。 |
| 不健康的生活方式 | 依据:患者有吸烟、高脂饮食、缺乏运动、超重等行为。相关因素:长期形成的习惯、缺乏动力、对疾病后果认识不足。 | 患者能采纳并维持至少一种健康的生活方式。 | 与患者共同制定可行的改变计划,从小目标开始。 鼓励家庭成员参与和支持。 转介营养师和康复师,提供专业指导。 |
脑梗死的护理诊断
脑梗的核心问题是脑动脉阻塞导致局部脑组织缺血、缺氧、坏死,护理的重点在于维持生命体征、降低颅内压、预防并发症、促进神经功能恢复、防止复发。
急性期(住院期间)
| 护理诊断 | 相关因素/依据 | 预期目标 | 护理措施 |
|---|---|---|---|
| 身体活动障碍 | 依据:患者出现偏瘫、肌力下降、平衡和协调能力差、步态异常。相关因素:大脑特定区域(如运动皮层、锥体束)缺血坏死,导致神经传导通路中断。 | 患者在帮助下能完成部分日常活动(如床上翻身、坐起),未发生压疮和关节僵硬。 | 良肢位摆放:防止关节挛缩和畸形。 早期康复介入:在病情稳定后(通常24-48小时),进行被动活动和主动辅助活动。 协助床上移动和体位转换,每2小时一次。 使用辅助工具(如床栏、防滑垫),确保安全。 |
| 吞咽障碍 | 依据:患者进食、饮水时出现呛咳、声音嘶哑、误吸。相关因素:双侧大脑半球或脑干病变导致支配吞咽的神经肌肉麻痹。 | 患者能安全地经口进食糊状或软食,无呛咳和误吸发生。 | 进行吞咽功能评估(如洼田饮水试验)。 调整食物性状:从糊状、泥状食物开始,避免稀薄液体。 进食体位:坐直或头稍前倾,进食后保持坐位30分钟。 必要时给予鼻饲饮食,保证营养摄入,预防吸入性肺炎。 |
| 语言沟通障碍 | 依据:患者出现失语(表达性、感受性或混合性)或构音障碍。相关因素:优势半球语言中枢缺血损伤。 | 患者能采用一种有效的沟通方式(如手势、图片、写字板)表达基本需求和感受。 | 评估语言障碍类型和严重程度。 与患者建立非语言沟通渠道:使用手势、图片、眼神交流。 与患者及家属沟通时,语速放慢,句子简短。 鼓励并耐心倾听,给予患者充足的表达时间。 转介言语治疗师,进行专业康复训练。 |
| 有受伤的风险(跌倒/坠床) | 依据:患者存在意识障碍、肢体活动障碍、头晕、平衡感差。相关因素:脑部病变导致感觉、运动和协调功能受损。 | 患者住院期间无跌倒/坠床事件发生。 | 床头挂“防跌倒”警示牌。 保持环境安全:地面干燥、无障碍物、床栏升起。 协助患者移动,穿防滑鞋。 呼叫器置于患者易取处。 |
| 清理呼吸道无效 | 依据:患者咳嗽无力、痰液粘稠不易咳出,肺部听诊有痰鸣音。相关因素:意识障碍、吞咽障碍导致误吸;或长期卧床、排痰无力。 | 患者能有效地咳出痰液,保持呼吸道通畅,肺部听诊痰鸣音减少或消失。 | 定时翻身、拍背,促进痰液松动。 指导并协助有效咳嗽。 遵医嘱使用雾化吸入、祛痰药。 必要时进行吸痰,严格无菌操作。 |
| 潜在并发症:脑水肿 | 依据:患者头痛加剧、呕吐、意识障碍加深、血压升高、心率减慢。相关因素:缺血脑细胞肿胀,颅内压增高。 | 患者颅内压得到有效控制,无脑疝发生。 | 抬高床头15°-30°,以利于颅内静脉回流。 遵医嘱使用脱水剂(如甘露醇),监测用药效果和肾功能。 严格控制液体入量,记录24小时出入量。 密切观察意识、瞳孔、生命体征变化。 |
| 照顾者角色紧张 | 依据:家属表现出焦虑、疲惫、不知所措。相关因素:患者突然残疾,家属需要承担新的、复杂的照护角色,缺乏知识和技能。 | 照顾者能掌握基本的护理技能,表达情绪,并寻求社会支持。 | 评估照顾者的压力和需求。 耐心教授护理知识:如喂食、翻身、康复训练等。 鼓励家属休息,提供暂托服务信息。 链接社区资源,如居家护理、康复中心。 |
恢复期及长期管理
| 护理诊断 | 相关因素/依据 | 预期目标 | 护理措施 |
|---|---|---|---|
| 知识缺乏 | 依据:患者及家属不了解脑梗的危险因素、康复过程、家庭护理要点。相关因素:信息不对称,缺乏系统指导。 | 患者及家属能复述脑梗的二级预防措施和康复训练的重要性。 | 出院指导:强调控制“三高”(高血压、高血脂、高血糖)、戒烟、抗血小板治疗的重要性。 指导长期康复:强调康复是一个长期过程,需持之以恒。 介绍社区康复资源。 |
| 自我照顾能力缺陷 | 依据:患者因肢体、语言、认知等功能障碍,无法独立完成穿衣、进食、如厕等。相关因素:神经功能缺损导致生活自理能力下降。 | 患者在辅助设备或他人帮助下,最大限度地恢复自理能力。 | 制定个性化的康复计划,包括物理治疗、作业治疗、言语治疗。 改造家居环境,使其更安全、易于活动(如安装扶手、去除门槛)。 教导家属辅助技巧,鼓励患者独立完成力所能及的部分。 |
| 抑郁/绝望 | 依据:患者情绪低落、对康复失去信心、不愿与人交流、有自杀念头。相关因素:身体形象改变、社会角色丧失、对未来感到悲观。 | 患者情绪有所改善,能主动参与康复训练。 | 多与患者沟通,给予情感支持和肯定。 鼓励家属陪伴和关爱。 识别抑郁症状,及时转介心理医生或精神科医生。 帮助患者设定现实的康复目标,体验成功感。 |
心梗与脑梗护理诊断的共性与个性
共性
- 疼痛/不适:两者都会引起剧烈的急性疼痛(心梗的胸痛、脑梗的头痛)。
- 组织灌注不足:心梗是心脏灌注,脑梗是脑灌注,核心都是局部器官的血流中断。
- 焦虑/恐惧:作为突发的、危及生命的重症,患者和家属都会产生强烈的心理反应。
- 潜在并发症:两者都有生命危险的并发症(心梗的恶性心律失常、心源性休克;脑梗的脑水肿、脑疝)。
- 知识缺乏和健康生活方式的重建:长期管理都强调二级预防,即控制危险因素、改变不良生活习惯、长期药物治疗和康复训练。
个性
| 方面 | 心肌梗死 | 脑梗死 |
|---|---|---|
| 核心问题 | 泵衰竭:心脏作为“泵”的功能受损。 | 神经功能缺损:大脑的“司令部”功能受损。 |
| 首要护理诊断 | 急性疼痛:胸痛(最典型、最紧急的症状) | 身体活动障碍(最常见的后遗症,影响康复和生活质量) |
| 标志性并发症 | 心律失常(心电活动紊乱) | 脑水肿(颅内压增高) |
| 关键功能障碍 | 活动耐力下降、气体交换受损(心衰表现) | 吞咽障碍、语言沟通障碍、感觉/运动障碍 |
| 康复重点 | 心脏康复:运动训练、生活方式调整、心理调适,目标是回归正常生活和劳动。 | 神经康复:运动、语言、认知等多方面的功能重塑,目标是最大限度地恢复生活自理能力。 |
心梗的护理更像是在“抢救和维护一个泵”,而脑梗的护理则更像是在“修复和重建一个系统”,理解这两者的根本区别,是制定精准、有效护理计划的基础。

(图片来源网络,侵删)
(图片来源网络,侵删)




