为什么心梗合并脑梗时要特别关注血小板?
血小板是导致这两种疾病的“罪魁祸首”之一。
(图片来源网络,侵删)
-
心梗的病理基础:绝大多数心梗是由冠状动脉内的动脉粥样硬化斑块破裂或侵蚀引起的,斑块破裂后,暴露出其内部的胶原蛋白等物质,会迅速激活血小板,使其在破损处聚集,形成血小板血栓,堵塞冠状动脉,导致心肌缺血坏死。
-
脑梗的病理基础:脑梗也主要由两种原因引起:
- 血栓性:与心梗类似,颅内或颈动脉的动脉粥样硬化斑块破裂,形成血小板血栓堵塞脑血管。
- 心源性栓塞:心梗(尤其是前壁心梗)后,心室壁局部运动减弱,容易形成附壁血栓,这些血栓一旦脱落,随血流进入脑动脉,堵塞脑血管。
在心梗合并脑梗的情况下,血小板处于高度活跃状态,是连接两个事件的共同“桥梁”。 关注血小板,就是为了对抗这个共同的敌人,防止血栓进一步形成或扩大。
临床上需要关注血小板的哪些指标?
不仅仅是看血小板数量,更重要的是评估其功能状态和相关治疗。
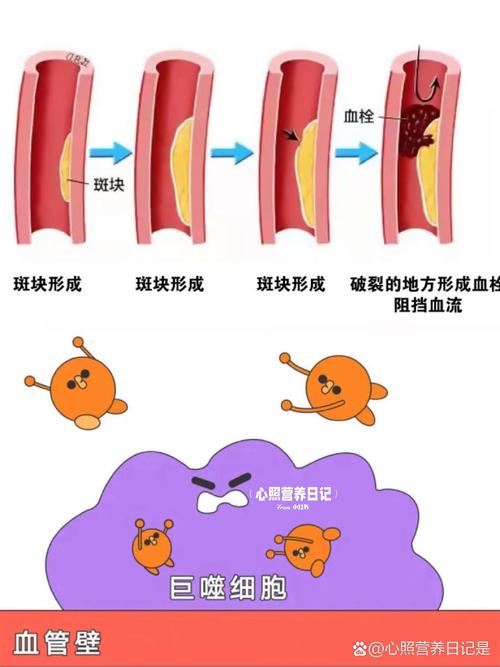
(图片来源网络,侵删)
血小板计数
这是最基础的检查。
- 正常范围:通常为 (100 - 300) × 10⁹/L。
- 临床意义:
- 血小板增高 (> 450 × 10⁹/L):是血栓形成的高危因素,心梗和脑梗急性期,身体处于应激状态,血小板数量常常会反应性升高,这会进一步增加血栓风险,如果患者本身就有原发性血小板增多症等疾病,风险更高。
- 血小板减低 (< 100 × 10⁹/L):这会带来治疗上的矛盾,因为抗血小板药物(如阿司匹林、氯吡格雷)和抗凝药物(如低分子肝素)会进一步降低血小板数量或功能,增加出血风险(如消化道出血、颅内出血),血小板越低,出血风险越大,抗栓治疗越需要谨慎。
血小板功能评估
对于高危患者,有时会进行更精细的功能检测,但这不是常规检查。
- 血小板聚集率:通过特定激动剂(如ADP、花生四烯酸)刺激血小板,观察其聚集能力,如果聚集率过高,说明血小板功能亢进,血栓风险高。
- 血栓弹力图:这是一种能全面评估凝血和血小板功能的床旁检测,可以判断血小板对抗药物的反应性,指导个体化用药。
与抗栓治疗相关的监测
这是临床实践中最重要的部分,即评估患者对抗血小板药物的反应性。
- P2Y12反应单位:检测氯吡格雷、替格瑞洛等药物对血小板P2Y12受体的抑制效果,如果数值过高(即抑制不足),提示药物效果不佳,可能需要调整治疗方案。
- 尿11-脱氢血栓烷B2:反映体内血小板活性的金标准指标,可以评估抗血小板治疗的疗效。
血小板在治疗决策中的核心地位
心梗合并脑梗的患者,治疗的核心矛盾是:既要强力抗栓,防止血管再次堵塞;又要避免过度抗栓,导致严重出血。
血小板计数是平衡这一矛盾的关键。
治疗原则:双联抗血小板治疗 + 抗凝治疗
-
双联抗血小板治疗
- 目的:同时抑制血小板的两个主要激活途径,最大程度地预防血小板聚集。
- 方案:通常是 阿司匹林 + P2Y12受体拮抗剂(如氯吡格雷、替格瑞洛)。
- 挑战:这两种药物都会增加出血风险,尤其是对于刚发生脑梗的患者,需要警惕出血性转化。
-
抗凝治疗
- 目的:针对心梗后可能形成的附壁血栓,以及防止在血管内形成新的纤维蛋白血栓。
- 常用药物:低分子肝素、普通肝素、利伐沙班等。
- 挑战:抗凝药直接抑制凝血因子,出血风险更高,特别是颅内出血。
如何根据血小板计数调整治疗?
这是一个需要心内科、神经内科和急诊科医生共同决策的复杂过程,基本原则如下:
| 血小板计数 | 临床风险 | 治疗策略和注意事项 |
|---|---|---|
| > 450 × 10⁹/L | 高血栓风险 | 积极抗栓,通常需要标准剂量的双抗+抗凝,需密切监测,防止血栓进展。 |
| 100 - 450 × 10⁹/L | 平衡期 | 标准抗栓,这是最常见的情况,可以按指南进行双抗+抗凝治疗,需定期复查血常规。 |
| 50 - 100 × 10⁹/L | 出血风险增加 | 谨慎调整,可能需要: 降低抗凝药物剂量(如用普通肝素代替低分子肝素)。 缩短抗凝疗程。 密切监测血小板,一旦降至<50,需评估是否停用抗凝药。 |
| < 50 × 10⁹/L | 高出血风险 | 暂停或停用抗栓药物,这是绝对的“红色警戒线”,需要立即停用所有抗血小板和抗凝药物,输注血小板提升计数,并严密监测有无出血迹象,待血小板回升至安全水平(gt;75-100)后,再评估是否重新启动抗栓治疗。 |
临床案例简析
- 案例1(高血栓风险):一位65岁患者,突发前壁心梗和急性右侧大脑中动脉梗塞,入院时血小板计数为 520 × 10⁹/L,医生判断其血栓风险极高,在排除脑出血后,果断给予“阿司匹林+替格瑞洛”双抗,并联合低分子肝素抗凝,同时密切监测神经功能变化。
- 案例2(出血风险高):一位70岁患者,因心梗入院,住院期间发生脑梗,在抗栓治疗第3天,复查血小板计数降至 45 × 10⁹/L,医生立即停用了替格瑞洛和低分子肝素,仅保留小剂量阿司匹林,并每日复查血小板,血小板逐渐回升至90 × 10⁹/L 后,才重新评估治疗方案。
心梗合并脑梗看血小板,是一个动态、全面、风险平衡的过程。
- 看数量:评估基础血栓和出血风险。
- 看功能:理解血小板在疾病发生中的作用。
- 看治疗反应:指导抗栓药物的个体化使用。
- 动态监测:在整个住院和康复过程中,定期复查血小板计数,是调整治疗方案、确保患者安全的最重要手段。
最终目标:在有效预防血管再堵塞(心梗、脑梗复发)和避免严重出血并发症之间,为患者找到最佳的治疗平衡点。所有治疗决策都必须由专业医生根据患者的具体情况做出。




