患者有脑梗死的症状和体征,但头颅CT检查没有显示出脑梗死的典型改变。

(图片来源网络,侵删)
这并不排除脑梗死的诊断,反而高度提示超早期脑梗死,CT在发病后的几个小时内对脑梗死的敏感性不高,这是正常现象。
详细解释
为什么脑梗了,CT却“未见明显异常”?
头颅CT主要是通过看脑组织的密度变化来发现问题的,脑梗死的发生和发展有其时间规律,而CT影像上的异常变化会滞后于这个时间过程。
- 发病6小时内(超早期):这是脑梗死治疗的“黄金时间窗”,在这个阶段,脑细胞刚刚开始缺血缺氧,细胞水肿非常轻微,CT上几乎看不到任何密度改变,即使已经发生了血管堵塞,CT报告也可能完全正常。这是最常见的情况。
- 发病6-24小时(早期):此时脑细胞水肿开始变得明显,CT上可能看到局部脑组织密度轻微降低,但界限不清,经验不丰富的放射科医生也可能漏诊或无法确定。
- 发病24-72小时(急性期):此时缺血区域的脑组织因为细胞坏死和水肿,在CT上会显示为清晰的、边界相对清楚的低密度影,这是CT诊断脑梗死最敏感的时期之一。
- 发病数天至数周(亚急性期和慢性期):脑组织坏死、液化,形成囊腔,在CT上表现为明显的低密度灶,同时周围可能出现脑萎缩的迹象。
一个形象的比喻: 想象一块干枯的海绵,刚开始缺水时,你用手摸可能感觉不到变化,但海绵内部的细胞已经受损了,只有等到它完全干瘪、变硬了,你才能清晰地看到它的形态改变,CT也是类似,需要等到脑组织发生足够明显的物理变化才能“看”出来。
除了超早期,还有哪些情况可能导致CT正常?
虽然超早期是最常见的原因,但少数情况下,以下类型的脑梗死在CT上也可能早期不显影或表现不典型:
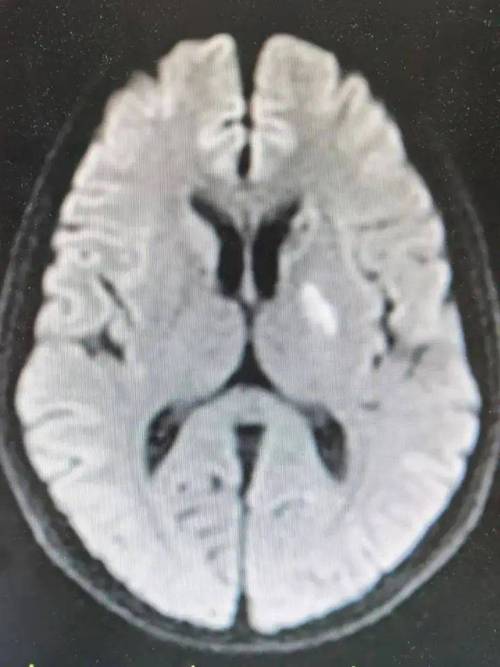
(图片来源网络,侵删)
- 小梗死灶:梗死范围非常小,位于脑的深部或非关键区域,CT上可能被周围的正常组织掩盖,无法显示。
- 脑干梗死:脑干(包括脑桥、中脑、延髓)的结构复杂且密度与周围组织相近,CT对其小的梗死灶不敏感。
- 出血性梗死:这是一种特殊的脑梗死,梗死区域继发出血,在早期,CT可能只看到缺血的低密度区,出血信号稍后才会出现。
- CT的局限性:CT对脑实质的分辨率不如MRI,对于一些微小的病变,CT确实存在盲区。
接下来该怎么办?(关键步骤)
看到“CT未见明显异常”的报告,千万不要掉以轻心或认为没有大问题,这恰恰是一个需要争分夺秒的信号。
立即进行下一步检查:头颅MRI
这是最重要、最紧急的步骤,MRI对早期脑梗死的敏感性远高于CT,可以在发病后很短时间内(甚至1-2小时内)发现缺血病灶。
- DWI(弥散加权成像)序列:这是诊断超早期脑梗死的“金标准”,在发病几分钟到几小时内,DWI序列就能显示出明显的高信号(亮斑),几乎100%可以确诊急性脑梗死。
- FLAIR(液体衰减反转恢复)序列:在早期可能正常,但随着时间推移会显示高信号。
- PWI(灌注加权成像)序列:可以评估脑组织的血流灌注情况,帮助区分“缺血半暗带”(即濒临死亡的脑细胞,通过及时治疗可以挽救)和已经坏死的脑组织,对指导治疗决策至关重要。
医生通常会建议立即进行头颅MRI+DWI检查,以明确诊断和评估病情。
临床评估是根本
影像学检查必须结合患者的临床症状和体征。
(图片来源网络,侵删)
- 医生会详细询问:什么时候开始的症状?有哪些症状?(如口角歪斜、肢体无力、言语不清、视物模糊、眩晕等)
- 医生会进行神经系统体格检查:检查患者的肌力、肌张力、感觉、反射、病理征等,判断脑损伤的部位和严重程度。
- 如果症状典型,即使CT正常,有经验的医生也会高度怀疑脑梗死,并立即启动治疗流程,同时等待MRI结果确认。
明确病因和危险因素
一旦确诊为脑梗死,下一步就是寻找病因,以防止复发,医生可能会安排:
- 颈部血管超声/CTA/MRA:检查颈动脉、椎动脉有无狭窄、斑块或闭塞。
- 心脏检查:如心电图、心脏超声、24小时动态心电图等,排查心源性栓塞(如房颤)。
- 血液检查:血糖、血脂、同型半胱氨酸、凝血功能等,评估血管健康状况。
总结与建议
| 项目 | 解释 | 后续行动 |
|---|---|---|
| CT未见明显异常 | 在脑梗死发病6小时内是正常现象,不代表没有脑梗。 | 不要放松警惕,这恰恰提示病情处于最紧急的“黄金时间窗”。 |
| 脑梗 | 患者出现了符合脑梗死的症状和体征,高度怀疑或已临床诊断。 | 立即就医,并遵医嘱进行头颅MRI+DWI检查以确诊。 |
| 核心任务 | 在时间窗内(通常为4.5-6小时)开通堵塞的血管,挽救濒临死亡的脑细胞。 | 争分夺秒,尽快到达有救治能力的医院,为溶栓或取栓治疗争取时间。 |
请务必记住: “CT未见明显异常”是一个信息,而不是一个结论,它告诉我们,目前的检查手段没有发现大的、急性的结构改变,但结合临床症状,必须高度怀疑脑梗。时间就是大脑,请务必遵循医嘱,积极配合进行进一步的检查和治疗。




