这是一个非常好的问题,涉及到神经影像学和临床诊断的核心概念。

(图片来源网络,侵删)
简单直接的回答是:不能,脑软化灶是脑梗死后留下的“疤痕”,而不是正在发生的急性脑梗死,它们是因果关系,而不是同义词。
下面我将为您详细解释这两者的区别、联系以及它们在诊断中的意义。
脑软化灶是什么?
- 本质: 脑组织坏死后的修复产物,可以理解为大脑“受伤”后留下的“疤痕”。
- 形成过程:
- 梗死发生: 无论是由于血管堵塞(血栓、栓塞)还是血流不足,导致某一部分大脑缺血缺氧。
- 细胞死亡: 缺血超过一定时间(通常是几分钟),该区域的脑细胞(神经元、胶质细胞)就会发生不可逆的坏死。
- 清除与修复: 人体自身的免疫系统会清除这些坏死的细胞,这个过程会形成一个充满液体的空腔。
- 最终形成: 这个空腔最终被脑脊液填充,周围由胶质细胞(一种支持细胞)包裹,在影像学上就表现为“脑软化灶”。
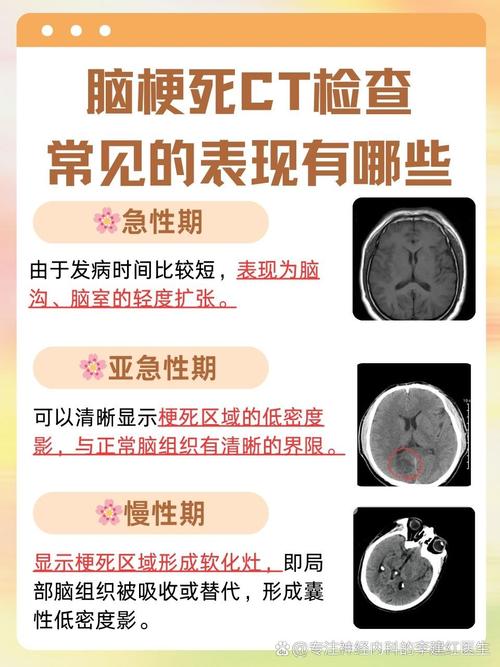
- 影像学特征(以CT和MRI为例):
- CT: 表现为低密度区域,密度与脑脊液相似,边界清晰,形态不规则,位置与特定血管的供血区相符。
- MRI: 表现为长T1、长T2信号,在T2加权像和FLAIR(液体衰减反转恢复)序列上呈高信号,在T1加权像上呈低信号,这是非常典型的表现。时间长了,软化灶内部信号会越来越接近脑脊液。
关键点: 脑软化灶是一个陈旧性的、已愈合的病灶,它代表的是“过去发生过脑梗死”。
脑梗死是什么?
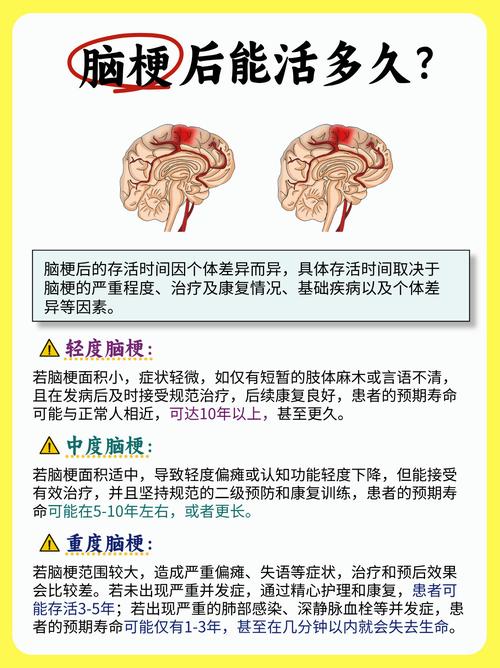
- 本质: 脑血管发生急性堵塞或破裂,导致局部脑组织缺血、缺氧,并正在发生急性、动态发展的坏死过程。
- 形成过程: 这是一个正在进行的事件,从血管堵塞开始,到脑细胞死亡,有一个时间窗(通常为4.5-6小时,即“黄金救治时间”)。
- 影像学特征:
- 超早期(发病数小时内): CT可能完全正常,MRI的DWI(弥散加权成像)序列会显示出非常明显的高信号,这是诊断早期脑梗死的“金标准”,此时病灶区域的细胞毒性水肿刚刚开始。
- 急性期(发病数小时至几天): CT上可能开始出现密度稍低或边界模糊的区域,MRI的DWI仍为高信号,同时ADC(表观弥散系数)图呈低信号,周围会出现血管源性水肿,表现为T2/FLAIR像上的高信号环绕。
- 亚急性期(数天至数周): 梗死灶的坏死中心变得清晰,CT上呈低密度,MRI上T2/FLAIR像呈高信号,中心坏死区在T1像上信号更低。
- 慢性期(数月以后): 梗死灶最终演变为脑软化灶。
关键点: 脑梗死是一个急性、新发的、需要紧急处理的疾病。
(图片来源网络,侵删)
两者的关系与诊断区别
可以把它们的关系想象成“伤疤”和“新鲜伤口”的关系。
| 特征 | 脑软化灶 | 急性脑梗死 |
|---|---|---|
| 病理状态 | 陈旧性、已愈合的坏死灶 | 急性、正在发展的缺血性坏死 |
| 时间 | 数月甚至数年前发生 | 数小时至数天内发生 |
| 影像学表现 | CT低密度,MRI长T1长T2,信号稳定,边界清晰 | 早期CT可能阴性,MRI的DWI序列呈高信号是关键,周围有水肿 |
| 临床意义 | 证明患者有过脑卒中病史,是高危因素,提示需进行二级预防(如控制血压、血脂、抗血小板等) | 需要紧急救治,目标是在时间窗内恢复血流,挽救濒死的脑组织 |
| 诊断结论 | 诊断为“陈旧性脑梗死”或“脑软化灶” | 诊断为“急性脑梗死” |
总结与临床应用
-
不能互相诊断:
- 看到脑软化灶,诊断是“陈旧性脑梗死”,而不是“急性脑梗死”。
- 看到急性脑梗死的影像特征(尤其是DWI高信号),诊断是“急性脑梗死”,而不是脑软化灶。
-
脑软化灶的临床价值:
- 回顾性诊断: 它是患者曾经发生过脑梗死的铁证。
- 风险评估: 提示患者存在脑血管病的高危因素(如高血压、动脉粥样硬化、房颤等),未来再次发生脑梗、心梗等风险很高。
- 指导治疗: 医生会根据软化灶的位置和大小,评估患者可能遗留的后遗症(如偏瘫、言语障碍等),并制定长期的二级预防方案(长期服用抗血小板药物他汀类药物等)。
-
医生如何判断?
 (图片来源网络,侵删)
(图片来源网络,侵删)- 结合病史: 患者是否有突然发生的肢体无力、言语不清等症状?这些症状是什么时候发生的?
- 结合影像: 医生会仔细分析影像学上的时间特征,一个DWI高而ADC低的病灶,绝对是新鲜的急性梗死,而一个形态稳定、信号像“脑脊液”一样的病灶,肯定是陈旧的软化灶。
- 结合临床表现: 急性脑梗死患者通常有新发的神经系统体征,而陈旧性病灶对应的体征可能是稳定或陈旧的。
脑软化灶是脑梗死愈合后的“遗迹”,而脑梗死是正在发生的“事件”,通过影像学检查,医生可以清晰地分辨这两者,从而对患者做出准确的诊断,并采取最恰当的治疗和预防措施。




