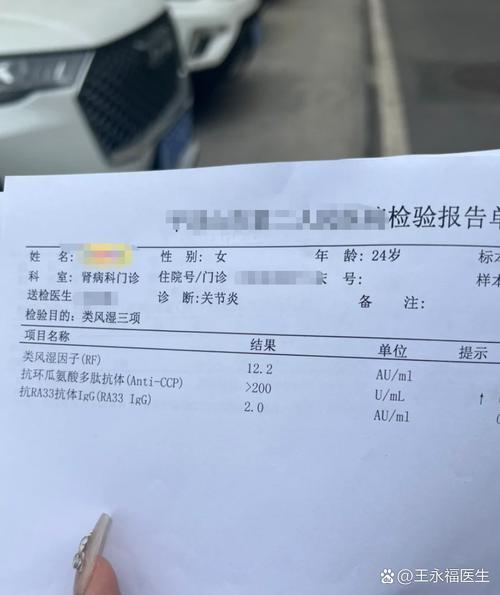
类风湿因子的正常值范围通常是 0 - 20 IU/mL。

(图片来源网络,侵删)
这个具体的数值范围可能会因不同的医院、不同的检测方法和试剂盒而略有差异,最准确的判断标准是您所做检查的化验单上标注的“参考范围”或“正常范围”。
更重要的解读:为什么数值不是唯一标准?
仅仅知道一个数值是远远不够的,理解这个指标的意义更为关键,类风湿因子是一个非常有用的辅助诊断工具,但绝对不是一个确诊或排除类风湿关节炎的“金标准”。
类风湿因子阳性 ≠ 类风湿关节炎
这是最最重要的一点,RF阳性可能出现在以下多种情况中:
- 其他自身免疫性疾病: 如干燥综合征、系统性红斑狼疮、硬皮病等。
- 其他慢性炎症性疾病: 如慢性感染(如结核、肝炎)、慢性肺部疾病等。
- 其他疾病: 某些肿瘤、感染性心内膜炎等。
- 健康老年人: 大约有 3-5% 的健康老年人,尤其是年龄超过 65 岁的人群,可能会出现低滴度的RF阳性,但这并不意味着他们患有类风湿关节炎。
类风湿因子阴性 ≠ 没有类风湿关节炎
大约有 20-30% 的类风湿关节炎患者,其类风湿因子检测结果可能是阴性的,这种情况被称为“血清阴性类风湿关节炎”,仅凭RF阴性就排除类风湿关节炎是错误的。

(图片来源网络,侵删)
数值高低的意义
- 滴度高低: RF的数值高低(滴度)与疾病的活动度有一定相关性,通常情况下,滴度越高,可能提示关节炎的活动性越强,骨侵蚀的风险也可能越高,医生会结合临床症状来判断。
- 动态变化: 治疗有效时,RF的滴度可能会下降,但这也不是绝对的,需要结合临床症状改善综合评估。
类风湿因子在诊断中的正确角色
在现代医学中,类风湿因子只是诊断类风湿关节炎的多个指标之一,医生通常会结合以下几方面进行综合判断:
临床症状
这是诊断的基础,医生会详细询问和检查:
- 关节症状: 是否有持续性的关节肿痛(尤其是手、腕、足部的小关节),是否呈对称性,晨僵是否超过1小时等。
- 全身症状: 是否有发热、乏力、体重下降等。
实验室检查
除了RF,还有更特异的指标:
- 抗环瓜氨酸肽抗体: 这是目前诊断类风湿关节炎特异性最高的指标之一,它的阳性率远高于RF,且在“血清阴性”患者中也可能为阳性,对于早期、不典型的RA诊断非常有价值。
- 血沉 和 C反应蛋白: 这两个指标是反映体内炎症水平的非特异性指标,在RA活动期通常会升高,可用于评估疾病活动度和监测治疗效果。
影像学检查
- X光片: 可以观察关节是否有骨质破坏、关节间隙狭窄等RA的典型改变,但这些改变通常在疾病晚期才会出现。
- 超声 和 MRI: 可以更早地发现滑膜增生、关节积液和早期骨侵蚀,对早期诊断非常有帮助。
总结表格
| 项目 | 正常值 | 阳性意义 | 阴性意义 | 重要提示 |
|---|---|---|---|---|
| 类风湿因子 | < 20 IU/mL | 提示可能患有RA或其他自身免疫病/慢性病/感染,或为健康老年人。 | 不能排除RA(约20-30%的RA患者为阴性)。 | 特异性不高,不能单独作为诊断依据。 |
| 抗CCP抗体 | 阴性 | 高度提示RA,特异性强,是诊断的重要依据。 | 对RA的排除价值较大。 | 特异性高,对早期和血清阴性RA有重要诊断价值。 |
给您的建议
- 看化验单: 首先查看您自己的化验单上的“参考范围”。
- 结合临床: 不要只盯着一个数字,您的症状、体征以及其他检查结果(如抗CCP、血沉等)共同构成了诊断的全貌。
- 咨询专业医生: 最关键的一步,请务必携带您的所有检查结果,去风湿免疫科就诊,由专业的风湿科医生来综合分析您的病情,并给出最准确的诊断和治疗方案。
RF就像一个“线索”,它指向了可能的方向,但最终破案需要所有证据(症状、其他检查、影像)的综合判断,切勿自行解读报告,以免造成不必要的焦虑或延误病情。
(图片来源网络,侵删)




