核心摘要
脑动脉瘤介入术后脑梗,是指在通过血管内介入手术(如弹簧圈栓塞、支架辅助栓塞等)治疗脑动脉瘤后,由于各种原因导致脑部血管堵塞,从而引发相应供血区域的脑组织缺血、缺氧,最终形成脑梗死(俗称“中风”)。
(图片来源网络,侵删)
这是一种需要紧急处理的医疗状况,其预后与梗死发生的部位、范围大小以及救治是否及时密切相关。
为什么会发生术后脑梗?(主要原因)
介入手术本身是一种微创手术,但操作过程中会对血管产生刺激和影响,可能导致脑梗的原因多种多样,主要分为以下几类:
血栓形成
这是最常见的原因。
- 手术器械刺激: 导管、微导管、导丝、弹簧圈、支架等器械在血管内操作时,会损伤血管内皮,暴露其下的胶原蛋白,激活血小板和凝血系统,从而在器械表面或血管壁上形成血栓。
- 血流动力学改变: 在放置支架或弹簧圈后,局部血流速度可能变慢,容易形成血栓,特别是对于宽颈动脉瘤,血流停滞更明显。
- 动脉瘤内血栓脱落: 在填塞弹簧圈的过程中,可能会将动脉瘤内已经形成的部分血栓挤出来,随血流流向远端,堵塞正常的脑血管。
胆固醇结晶或斑块脱落
- “雪刷效应”(Snowplow Effect): 在将微导管和微导丝送入动脉瘤或通过有严重动脉粥样硬化斑块的血管时,这些器械会像“雪刷”一样,将血管壁上的粥样硬化斑块“刷”下来,形成微小栓子(胆固醇结晶、血小板纤维蛋白栓子等),这些栓子会随血流进入更小的血管,造成末梢血管堵塞,这是导致分水岭梗死或多发性小梗死的重要原因。
血管痉挛
- 机械性刺激: 导管和导丝对血管壁的机械性刺激,尤其是对载瘤动脉的刺激,可引起血管平滑肌收缩,导致血管痉挛。
- 血液成分刺激: 动脉瘤破裂后,血液中的某些分解产物(如氧合血红蛋白)会刺激血管,引发严重痉挛。
- 后果: 血管痉挛会导致血管管腔变窄甚至闭塞,引起远端脑组织缺血,这种缺血可以是暂时性的(TIA),也可以是持续性的,最终导致脑梗。
血管夹层或穿孔
- 在手术过程中,微导丝或微导管尖端操作不当,可能导致血管夹层(血管内膜撕裂)或血管穿孔。
- 夹层会形成假腔,影响真腔血流,甚至导致血栓形成或血管闭塞。
- 穿孔则会引发局部血肿,压迫周围血管,或直接导致血栓形成。
其他原因
- 空气栓塞: 虽然罕见,但若术中操作不当,可能将空气注入血管。
- 高凝状态: 患者自身存在血液高凝倾向,术后更容易形成血栓。
- 术后低灌注: 对于某些复杂的病例,术后血压控制过低,可能导致原本依赖侧支循环的脑区供血不足,形成分水岭脑梗。
如何识别术后脑梗?(症状)
脑梗的症状取决于梗死发生的部位和范围,术后患者需要严密监测,一旦出现以下任何新发或加重的症状,必须立即告知医生:
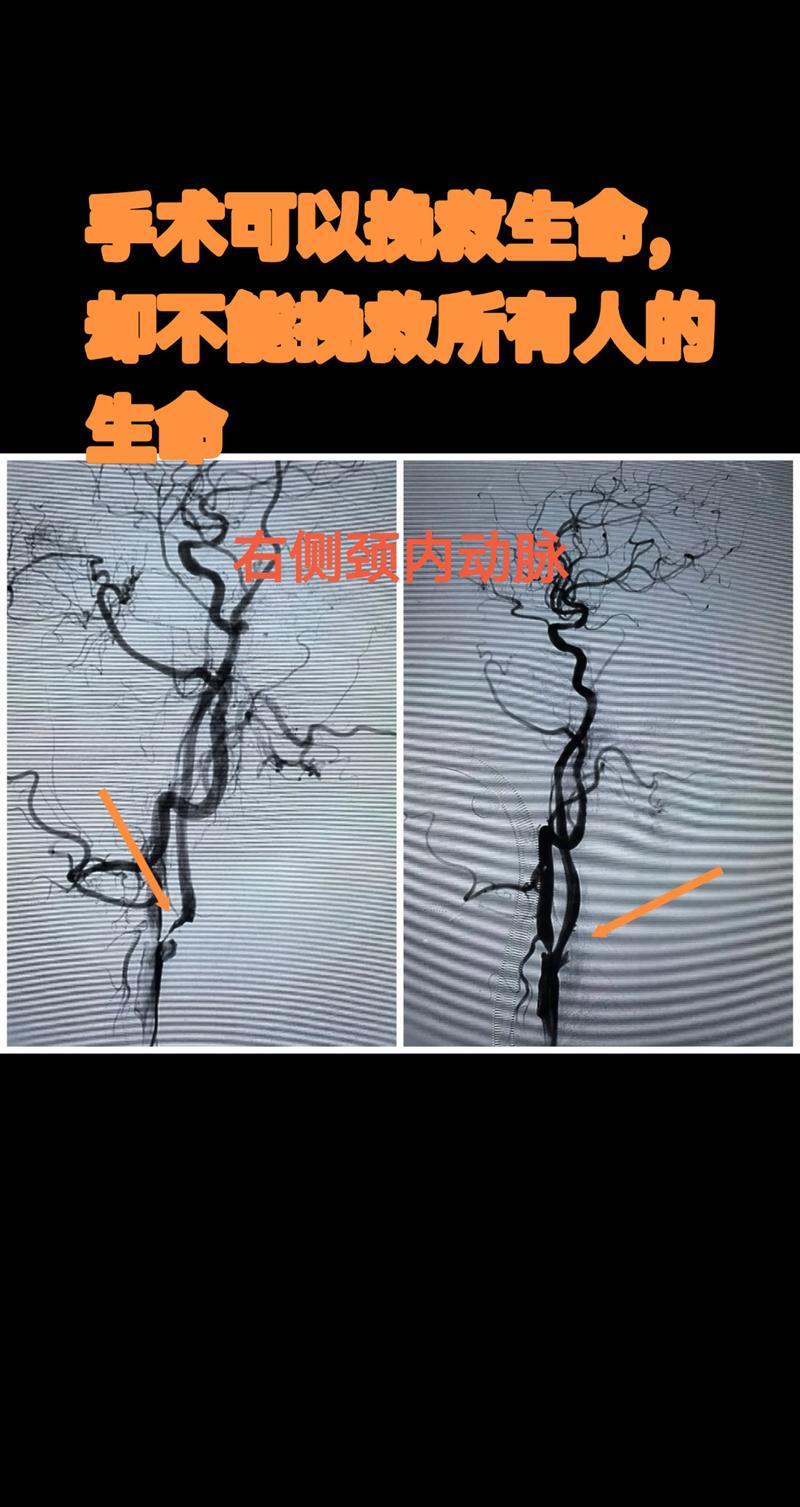
(图片来源网络,侵删)
- 意识改变: 嗜睡、昏睡、反应迟钝、烦躁不安。
- 肢体功能障碍:
- 一侧手脚无力、麻木、不听使唤。
- 走路不稳、易摔倒、偏瘫。
- 言语障碍:
- 口齿不清、说话困难或失语。
- 听不懂别人说话。
- 视觉障碍:
- 看东西重影、视野缺损(看东西只看到一半)。
- 一只眼或双眼视力突然下降。
- 头痛: 与术后常规头痛不同,可能是剧烈的、持续加重的头痛。
- 眩晕、恶心、呕吐: 尤其是伴有上述任何一项症状时。
关键点: 这些症状可能是突然发生的,也可能是逐渐加重的,术后患者通常在监护室,医护人员会进行定期的神经系统评估(如NIHSS评分),以尽早发现异常。
发生术后脑梗怎么办?(处理原则)
一旦怀疑或确诊术后脑梗,治疗需要争分夺秒,遵循“时间就是大脑”的原则。
紧急评估
- 立即进行头颅CT平扫: 首先排除脑出血,因为脑出血和脑梗的治疗方案完全相反。
- 头颅MRI+DWI序列: 这是诊断早期脑梗最敏感的检查,可以在梗死后数分钟到数小时内发现病灶。
- CTA/MRA或DSA血管造影: 评估血管情况,明确是血管痉挛、夹层、血栓形成还是其他原因导致的闭塞。
对症支持治疗
- 生命体征支持: 维持稳定的血压、心率、呼吸和氧饱和度。
- 控制颅压: 对于大面积脑梗,可能会出现严重脑水肿,需要使用脱水药物(如甘露醇)来降低颅内压。
- 控制血糖和体温: 将血糖和体温控制在正常范围内,以减少对脑组织的二次损伤。
- 抗癫痫治疗: 脑梗死后有癫痫发作的风险,必要时需预防性或治疗性使用抗癫痫药物。
病因治疗(关键)
- 血管痉挛: 扩容(补液)、升压(“3H”疗法:高血压、高血容量、高稀释度)、使用钙通道阻滞剂(如尼莫地平)。
- 血栓形成或栓塞:
- 静脉溶栓: 如果符合适应症(如发病在4.5小时内),且没有禁忌症,可以考虑使用阿替普酶等药物进行静脉溶栓,但需严格评估出血风险。
- 动脉溶栓/取栓: 如果大血管堵塞,且发病时间在窗内(通常6-24小时),可以考虑通过介入方法将导管直接送到血栓处,局部注射溶栓药或使用取栓装置将血栓取出,这是目前最有效的开通血管的方法。
- 抗血小板或抗凝治疗: 根据血栓形成的原因和手术情况(如是否放置了支架),医生会决定是否需要使用阿司匹林、氯吡格雷等抗血小板药物,或低分子肝素等抗凝药物。注意: 在明确没有出血的情况下使用。
如何预防术后脑梗?(预防是关键)
预防远比治疗更重要,神经外科和介入科医生在围手术期会采取一系列措施来最大限度地降低风险:
-
术前评估:
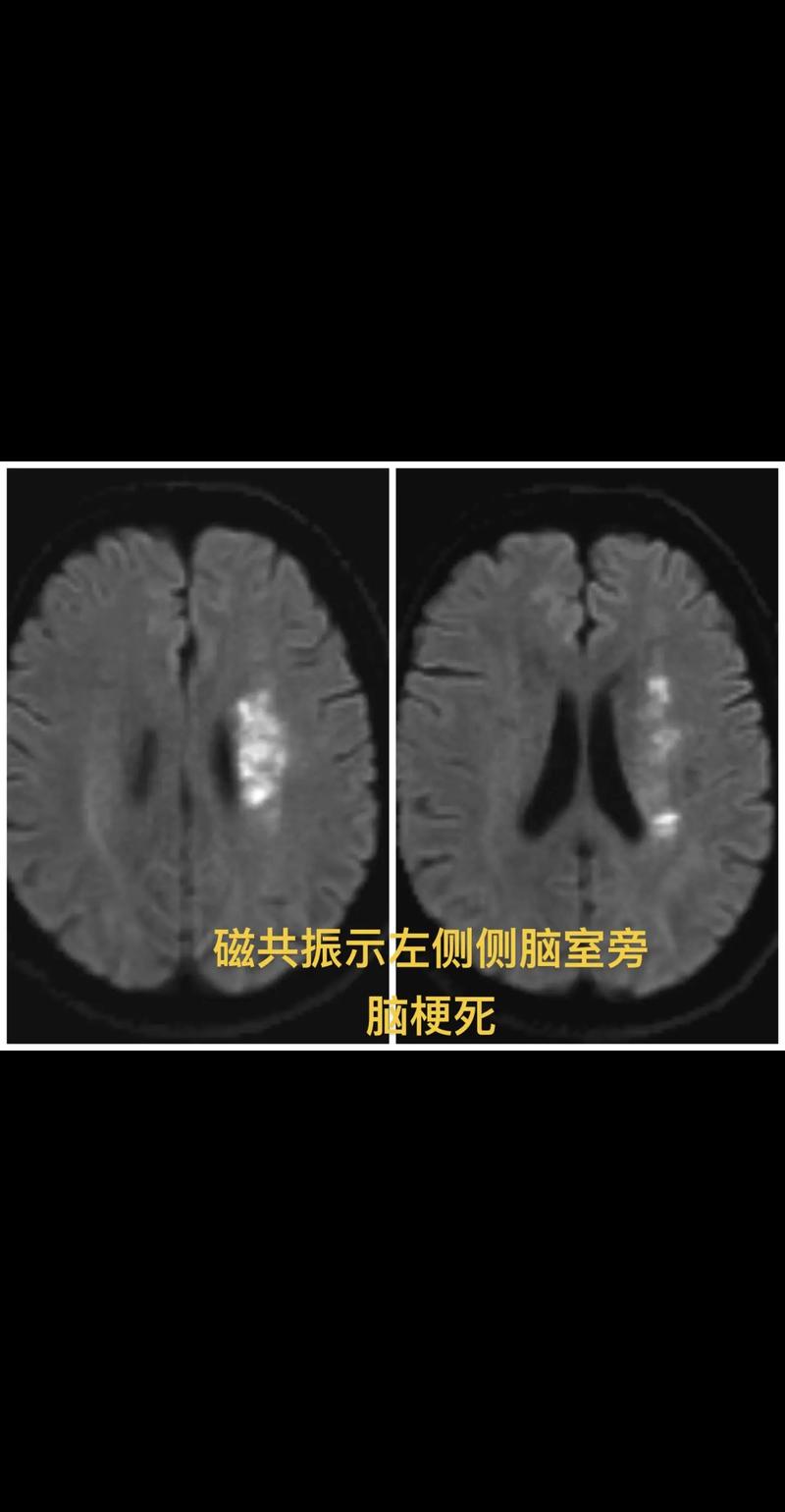 (图片来源网络,侵删)
(图片来源网络,侵删)- 详细评估患者的血管条件,特别是有无严重的颅内动脉粥样硬化。
- 评估患者的凝血功能。
- 对于高危患者,可考虑术前几天开始服用抗血小板药物(如阿司匹林+氯吡格雷)。
-
术中精细操作:
- 技术娴熟: 术者动作轻柔、精准,减少不必要的血管刺激。
- 肝素化: 术中常规给予肝素,防止血栓在导管和导丝表面形成。
- 充分造影: 在每个关键步骤进行造影,观察血流情况,及时发现血管痉挛或血栓。
- 使用远端保护装置: 对于颈动脉等有斑块的大血管,可使用远端保护伞,在取栓或操作时捕获脱落的斑块。
- 造影剂盐水混合: 使用含肝素的造影剂盐水冲洗导管,保持导管通畅。
-
术后管理:
- 规范的“双抗”治疗: 对于放置了支架的患者,必须严格遵医嘱服用阿司匹林和氯吡格雷一段时间(通常至少3-6个月),之后改为单药长期服用。
- 严密的监护: 术后在监护室密切监测生命体征和神经系统变化。
- “3H”疗法: 对于破裂性动脉瘤,为预防血管痉挛,常采用“3H”疗法。
- 控制血压: 将血压控制在合理水平,既保证脑灌注,又避免过高导致再出血或过度灌注损伤。
- 水化治疗: 充分补液,降低血液粘稠度,预防血栓形成。
脑动脉瘤介入术后脑梗是一种严重的并发症,虽然风险存在,但随着技术进步、器械改进和围手术期管理的规范化,其发生率正在逐步降低,对于患者和家属而言,了解其成因、症状和应对措施至关重要。
最重要的建议是:
- 选择经验丰富的医疗中心和专业医生。
- 与医生充分沟通,了解手术风险。
- 术后严格遵医嘱用药(尤其是抗血小板药物)和复查。
- 一旦出现任何可疑症状,立即告知医护人员,切勿延误。
希望这些信息能帮助您更好地理解这个问题,请务必以您主治医生的具体诊断和建议为准。




