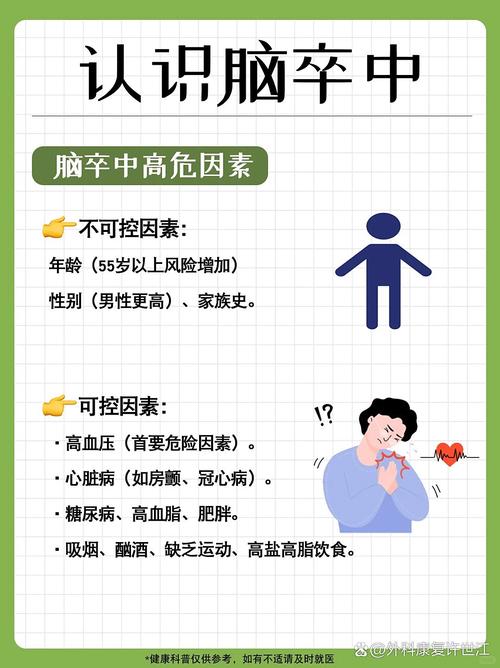
这是一个非常好的问题,也触及了一个很多人会有的困惑:血小板不是负责凝血的吗?为什么低了反而会引起脑梗?

(图片来源网络,侵删)
血小板低和脑梗看似矛盾,但其实是两个独立的、或者在某些情况下共同作用的病理过程。 脑梗的核心原因是脑部血管堵塞,而血小板低主要影响的是全身的凝血功能。
下面我们来详细拆解这个问题,主要有以下几种可能性:
可能性一:误解或“假象”——血小板功能异常
这是最常见也最重要的一种情况,我们通常只关注血小板的数量,但更重要的是它的功能。
- 数量正常,功能低下: 某些疾病(如尿毒症、肝硬化、自身免疫性疾病)或药物(如阿司匹林、氯吡格雷)会抑制血小板的功能,使其“该干活的时候不干活”,这时,化验单上的血小板数量可能正常甚至偏高,但它们的凝血能力很差,容易出血。
- 数量偏低,但功能亢进: 有些患者血小板数量虽然低于正常值(比如80-100x10⁹/L,属于轻度减少),但剩下的血小板处于一种“异常激活”状态,功能非常亢进,更容易聚集形成血栓。
在这种情况下,患者可能因为血小板功能问题导致出血风险增加,同时又因为部分血小板功能亢进而形成血栓,导致脑梗。数量低不等于凝血能力一定低。
(图片来源网络,侵删)
可能性二:根本原因的“一石二鸟”——原发病导致双重问题
很多疾病本身就是“双刃剑”,既可以引起血小板减少,又可以促进血栓形成。
- 血栓性血小板减少性紫癜: 这是一种非常典型的疾病,它的病理机制是体内产生了广泛的微小血栓,这些血栓消耗了大量的血小板,导致血小板计数急剧下降,血栓的形成又直接堵塞了脑血管,引发脑梗或脑出血等严重并发症,这是一个“先有血栓,后血小板减少”的典型例子。
- 抗磷脂综合征: 这是一种自身免疫性疾病,患者体内会产生针对磷脂蛋白的抗体,这些抗体可以直接攻击血管内皮细胞,并让血小板过度活化,极易在血管内形成血栓,这种自身免疫反应也可能导致血小板破坏增多,引起血小板减少,患者常常同时出现“血栓”和“血小板减少”这两个矛盾的现象。
- 骨髓增殖性肿瘤: 如真性红细胞增多症、原发性血小板增多症等,这些疾病会导致骨髓产生过多的血细胞,包括红细胞和血小板,在早期,血小板数量可能极高,容易形成血栓,随着疾病进展或经过化疗,骨髓功能可能衰竭,反而出现血小板减少,但在此之前,血栓的风险已经非常高。
- 弥散性血管内凝血: 这是在严重感染、创伤、休克等情况下,全身微血管系统内形成大量微血栓的过程,这个过程会大量消耗血小板和凝血因子,导致血小板计数和凝血功能同时下降,广泛的微血栓和组织缺氧可以进一步导致重要器官(如脑)的梗死。
可能性三:治疗手段的副作用——为了救命,顾此失彼
对于一些已经发生脑梗的患者,或者有极高血栓风险的患者,医生会使用抗血小板或抗凝药物来预防血栓扩大和形成新的血栓。
- 药物性血小板减少: 药物如肝素、奎宁、某些抗生素、化疗药等,都可能引起免疫性或非免疫性的血小板减少。
- 治疗矛盾: 一个患者可能因为脑梗正在服用阿司匹林和氯吡格雷(双联抗血小板治疗),这两种药物本身就会抑制血小板功能,导致血小板计数和功能双双下降,如果此时因为感染等原因使用了另一种可能导致血小板减少的药物,就可能出现“血小板低”和“脑梗病史”并存的情况,医生面临两难抉择:停用抗血小板药会增加脑梗复发的风险,不停用则可能加剧出血风险。
可能性四:多种风险因素叠加
一个患者可能同时存在多种导致脑梗的危险因素,而血小板低只是其中之一,并且可能与其他因素关系不大。
- 经典脑梗风险因素: 高血压、高血脂、糖尿病、吸烟、房颤等,这些都是导致动脉粥样硬化、斑块形成和血栓脱落的主要元凶。
- “偶然”的血小板减少: 患者可能因为其他原因(如病毒感染、营养缺乏等)导致了血小板轻度减少,但他的脑梗主要是由高血压和糖尿病引起的动脉粥样硬化斑块破裂所致,血小板低在这里可能只是一个“旁观者”,而不是“肇事者”。
总结与建议
血小板低还会脑梗,核心在于:

(图片来源网络,侵删)
- 功能比数量更重要: 血小板数量低,不代表其凝血功能一定低。
- 原发病是关键: 很多疾病(如TTP、APS)会同时导致血栓和血小板减少。
- 治疗有风险: 用于预防脑梗的药物可能会导致血小板减少。
- 病因可能独立: 脑梗的常见风险因素和血小板减少的原因可能毫不相干。
如果您或您的家人遇到这种情况,最重要的是:
- 立即就医,明确诊断: 不要自行判断,医生需要结合详细的病史、体格检查、血液化验(包括血小板功能、凝血功能、自身抗体等)、影像学检查(头颅CT/MRI)来找到根本原因。
- 遵从医嘱,权衡利弊: 治疗的核心是处理原发病,医生会根据血小板数量、功能、血栓风险和出血风险,制定个体化的治疗方案,可能在抗凝和止血之间找到一个最佳平衡点。
这是一个复杂的临床问题,务必交给专业医生来处理。




