在脑梗死的超急性期(发病后24小时内),常规CT平扫通常显示为阴性,即看起来“正常”,这是脑CT在诊断早期脑梗死时最主要的局限性,有经验的放射科和临床医生能够通过寻找一些早期间接征象来高度怀疑脑梗死,并利用CT血管成像来明确病因。
(图片来源网络,侵删)
分阶段详细解读(以发病时间为轴)
第一阶段:发病后0-6小时(黄金时间窗)
在这个阶段,细胞毒性水肿开始形成,但细胞体积的微小变化在常规CT上几乎无法察觉。
-
常规CT平扫表现:绝大多数情况下完全正常。
- 原因:脑梗死的早期病理改变主要是细胞内水肿,导致细胞体积增大,但这种变化非常细微,不足以引起CT上脑密度的显著改变,也不会导致脑结构的移位。
- “正常”不等于“没有病”:这是最需要警惕的一点,如果患者有典型的卒中症状(如偏瘫、失语、口角歪斜等),但CT显示正常,绝对不能排除脑梗死,必须立即进行其他检查(如MRI)或按照卒中流程处理。
-
可能出现的早期间接征象(非常细微,需要高度警惕):
- 脑沟消失/变浅:受影响脑叶表面的脑沟因轻微水肿而变浅或消失,这是一种非特异性征象,也可能由其他原因(如早期癫痫)引起,但在急性卒中背景下,结合临床症状具有重要提示意义。
- 豆状核模糊征:这是基底节区梗死的相对特异性早期征象,正常情况下,豆状核的边界清晰,与周围白质密度有差异,当豆状核因为缺血而密度轻度降低时,其边界会变得模糊不清,与周围组织融为一体。
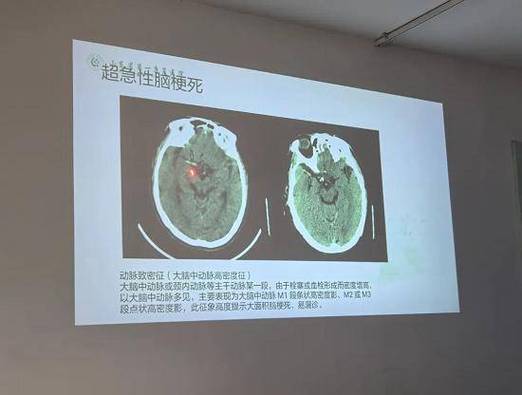
- 大脑中动脉高密度征:在CT上,动脉因富含血液而呈高密度,当大脑中动脉主干发生急性血栓时,其在CT上会显示出比对侧更明显的高密度影,像一条“铸铁”的管道,这个征象高度提示该动脉有急性血栓形成,是血管闭塞的直接证据。
第二阶段:发病后6-24小时
随着缺血时间的延长,细胞水肿加剧,并开始出现血管源性水肿,一些早期征象会变得更加明显。
(图片来源网络,侵删)
-
常规CT平扫表现:
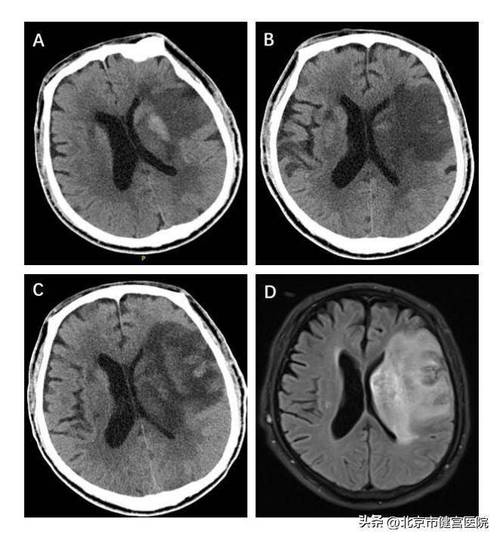
- 脑实质密度降低:这是梗死核心区开始出现不可逆损伤的标志,缺血区域的脑组织因为细胞崩解、水肿和蛋白质分解,密度开始逐渐低于周围正常脑组织,但在24小时内,这种密度差异通常仍然很轻微,不仔细观察容易漏诊。
- 占位效应开始显现:随着水肿范围的扩大,梗死区域可能出现轻微的脑室受压或中线结构轻度移位,但大面积梗死导致的明显中线移位通常在24小时之后才会出现。
-
早期间接征象更加清晰:
- 脑沟消失/变浅范围扩大,程度加深。
- 豆状核模糊征或岛带消失征(见下文)变得更加明显。
- 岛带消失征:这是大脑中动脉供血区梗死的另一个高度特异性早期征象,岛叶(脑岛)的皮层密度通常比邻近的额叶和顶叶皮层略高,当大脑中动脉闭塞导致岛叶缺血时,其密度会迅速降低,与周围皮层密度变得一致,形成“消失”的假象,这个征象在发病后6-12小时左右出现率较高。
辅助检查:CT血管成像
在怀疑脑梗死的急性期,CT平扫 + CT血管成像 是一套非常高效的组合拳。
- CTA的作用:
- 明确血管闭塞:可以直接显示颅内大血管(如颈内动脉、大脑中动脉)有无闭塞、狭窄或夹层。
- 评估侧支循环:观察大脑是否有通过其他途径(如前交通动脉、后交通动脉)向缺血区供血,良好的侧支循环预示着更好的预后。
- 指导治疗:如果发现大血管闭塞,患者符合适应症,可以立即进行静脉溶栓或动脉取栓,这是挽救缺血半暗带的关键。
总结表格:脑梗死24小时内CT变化
| 时间阶段 | 常规CT平扫表现 | 早期间接征象 | CTA价值 |
|---|---|---|---|
| 0-6小时 (超早期) | 绝大多数正常 | 脑沟消失/变浅 豆状核模糊征 大脑中动脉高密度征 |
极高:可快速发现血管闭塞,为溶栓/取栓决策提供依据 |
| 6-24小时 | 可能出现轻微低密度 (脑沟变浅、脑室受压可能更明显) |
脑沟消失/变浅范围扩大 岛带消失征(高度特异) 豆状核模糊征更清晰 |
极高:明确闭塞,评估侧支,指导再灌注治疗 |
给患者和家属的重要提示
- 时间就是大脑:一旦出现中风症状(FAST原则:Face面部歪斜, Arm手臂无力, Speech言语不清, Time及时就医),不要等待CT结果,立即拨打急救电话。
- CT正常不排除脑梗:在发病后24小时内,CT正常非常常见,医生会根据您的症状和CT上的细微线索,结合CTA等检查做出综合判断。
- CT是初步筛查工具:在急性卒中流程中,CT的首要任务是排除脑出血,因为出血和缺血的治疗方案完全相反,一旦排除出血,医生就会立即启动针对缺血性卒中的治疗流程。
- MRI是早期诊断的“金标准”:对于怀疑早期脑梗死而CT阴性的患者,弥散加权成像是能在发病后几分钟内就显示梗死病灶的MRI技术,远比CT敏感,但在无法立即进行MRI的情况下,CT+CTA是最高效的替代方案。
(图片来源网络,侵删)




