一个“雪上加霜”的过程
类风湿关节炎本身不是股骨头坏死的直接原因,但它是一个非常重要的“催化剂”和“加速器”,股骨头坏死的发生,是类风湿疾病本身、其治疗药物以及患者生活方式等多种因素共同作用的结果。
(图片来源网络,侵删)
我们可以把这个过程想象成一场“完美风暴”,以下几个因素是形成这场风暴的关键:
导致股骨头坏死的主要原因(类风湿患者的特殊风险)
糖皮质激素(激素)的长期使用(最主要原因)
这是导致类风湿患者股骨头坏死的最常见、最直接的原因。
-
作用机制:
- 脂肪栓塞: 长期或大剂量使用激素(如泼尼松、甲泼尼龙)会使血液中的脂肪含量升高,脂肪滴容易堵塞供应股骨头血液的微小血管(终末动脉),导致股骨头缺血缺氧。
- 脂肪细胞增生: 激素会刺激骨髓腔内的脂肪细胞异常增生,挤压本就空间有限的骨内血管,进一步减少血液供应。
- 骨质疏松与微骨折: 激素会严重影响钙的吸收和骨骼的新陈代谢,导致严重的骨质疏松,脆弱的骨骼在承受日常压力时,容易发生微小的骨折,这些骨折会破坏股骨头内部的血液供应,最终导致骨细胞死亡。
- 血管炎: 类风湿关节炎本身是一种血管炎疾病,本身就可能影响血管健康,激素虽然能控制炎症,但长期使用也可能对血管壁造成损伤。
-
风险提示: 很多类风湿患者因为病情活动,需要长期服用激素,这使得他们成为股骨头坏死的高危人群。值得注意的是,股骨头坏死可能在停用激素后的一到两年内才发生。
 (图片来源网络,侵删)
(图片来源网络,侵删)
类风湿关节炎本身的系统性血管炎
类风湿关节炎是一种自身免疫性疾病,其核心问题是免疫系统攻击自身的关节滑膜,并引起全身性的血管炎症。
- 作用机制:
- 血管阻塞: 血管炎会导致供应股骨头的细小动脉发炎、变窄甚至堵塞,直接切断了股骨头的“生命线”——血液供应,没有血液,骨细胞就会缺血坏死。
- 免疫复合物沉积: 免疫复合物沉积在血管壁上,也会引起血管堵塞和炎症。
长期关节疼痛与活动受限(废用性因素)
- 作用机制:
- 骨质疏松: 由于髋关节疼痛,患者会下意识地减少患侧腿部的负重和活动,长期的“废用”会导致骨骼缺乏正常的生理刺激,骨量流失加快,加重骨质疏松,使得股骨头更容易在压力下塌陷。
- 肌肉萎缩: 活动减少导致髋部和大腿肌肉萎缩,对股骨头的支撑和保护作用减弱,增加了局部压力。
其他伴随因素
- 高脂血症: 类风湿患者,尤其是使用激素后,容易出现血脂升高,这为脂肪栓塞创造了条件。
- 酗酒: 酒精本身就会增加股骨头坏死的风险,与类风湿或激素的作用叠加,风险倍增。
- 其他疾病: 如胰腺炎、镰状细胞贫血等,也可能增加风险。
临床表现与诊断
症状
股骨头坏死的早期症状可能不明显,或者被类风湿本身的关节疼痛所掩盖。
-
早期:
- 腹股沟区深部疼痛: 这是首发和最常见的症状,疼痛可放射至大腿内侧、膝关节(膝前痛,容易误诊)。
- 疼痛逐渐加重: 早期休息后可缓解,后期会持续性疼痛,夜间尤其明显。
- 活动受限: 髋关节活动范围减小,特别是内旋和屈曲困难。
-
晚期:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 跛行: 由于疼痛和髋关节结构破坏,走路出现明显的跛行。
- 关节僵硬: 髋关节活动严重受限,甚至僵硬。
- 肌肉萎缩: 患侧大腿肌肉明显变细。
- 功能丧失: 无法正常行走,甚至无法站立。
诊断
医生通常会结合以下方法进行诊断:
- 体格检查: 检查髋关节的活动范围、有无压痛、肌肉力量等。
- 影像学检查:
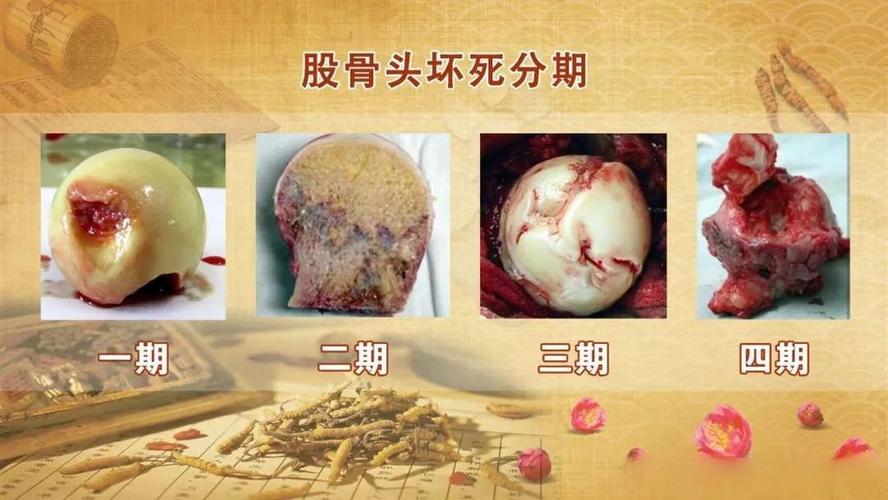
- X线片: 早期可能正常,是诊断的“金标准”之一,用于评估坏死分期和塌陷情况。
- 磁共振成像: 这是诊断早期股骨头坏死最敏感、最准确的方法。 在X线片显示异常之前,MRI就能发现骨髓水肿和早期坏死信号。
- CT扫描: 可以更清晰地显示股骨头内部的骨小梁结构和塌陷程度。
- 骨扫描: 对早期诊断也有一定价值,但特异性和敏感性不如MRI。
治疗策略
类风湿合并股骨头坏死的治疗是一个综合性的挑战,需要风湿科医生和骨科医生共同协作。
治疗原则
- 早期诊断,早期干预: 这是保住股骨头、避免关节置换的关键。
- 综合治疗: 既要治疗股骨头坏死,也要控制好类风湿关节炎的基础病情。
- 个体化方案: 根据坏死的分期、患者的年龄、活动需求以及类风湿病情活动度来制定方案。
治疗方法
基础治疗与核心管理(贯穿始终)
- 控制类风湿活动: 这是最重要的基础治疗,风湿科医生会调整用药方案,可能使用生物制剂或JAK抑制剂等强效抗风湿药物,尽可能减少或停用激素,这是从源头上减少致病因素。
- 保护性负重: 使用拐杖减轻患侧髋部的压力,延缓病情进展。
- 戒烟戒酒: 必须做到。
药物治疗
- 止痛药: 如非甾体抗炎药,但需注意对胃肠道和肾脏的副作用,且不能阻止病情进展。
- 改善骨代谢药物: 如阿仑膦酸钠、特立帕肽等,主要用于治疗骨质疏松,可能对延缓股骨头坏死有一定帮助,但效果有限。
介入与手术治疗
- 核心减压术: 适用于早期(ARCO I-II期)患者,通过手术在股骨头内钻孔,降低骨内压力,改善血液循环,为新骨生长创造条件,可以联合自骨干细胞移植,效果更好。
- 骨移植术: 包括带血管蒂的骨移植、腓骨移植等,旨在为坏死区提供新的血液来源和结构性支撑。
- 截骨术: 通过改变股骨头的负重力线,将坏死区从承重区移开,为修复争取时间。
- 人工关节置换术: 这是晚期(ARCO III-IV期,股骨头已塌陷)患者的最终选择,当关节面严重破坏,疼痛剧烈,功能丧失时,人工髋关节置换术可以有效地消除疼痛、恢复关节功能,对于年轻的类风湿患者,手术技术和假体选择需要更加精细,以延长使用寿命。
给类风湿患者的建议
- 与医生充分沟通: 如果您需要长期使用激素,请务必与风湿科医生讨论风险和最小有效剂量,不要自行增减或停药。
- 警惕髋部疼痛: 一旦出现腹股沟区或大腿内侧的疼痛,即使不严重,也要及时告知医生,并进行髋部MRI检查,排除股骨头坏死。
- 积极治疗原发病: 严格控制类风湿活动度,是预防股骨头坏死发生和进展的根本。
- 健康生活方式: 补充钙和维生素D,适度进行非负重锻炼(如游泳、骑固定自行车),戒烟限酒,控制体重。
- 定期复查: 遵医嘱定期进行影像学检查,以便早期发现问题。
类风湿关节炎患者发生股骨头坏死是一个多因素、多步骤的复杂过程,其中激素使用是核心风险,关键在于“控好风湿,慎用激素,早诊早治”,通过多学科协作和个体化治疗,可以有效管理这一严重的并发症,最大限度地保留关节功能,提高生活质量。




