心房颤动(房颤)
风湿性心脏病导致血栓形成的最主要、最直接的原因是心房颤动(简称房颤)。
(图片来源网络,侵删)
我们可以把这个过程分解为以下几个步骤:
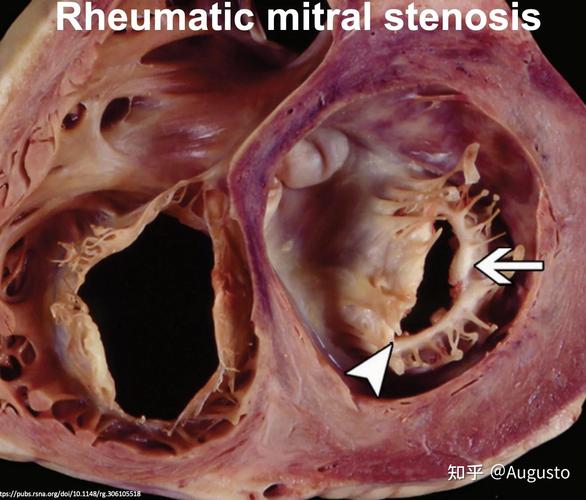
第一步:风湿性心脏病损伤心脏瓣膜
- 病因:风湿性心脏病是由风湿热引起的,反复发作的风湿热会严重损害心脏的瓣膜,尤其是二尖瓣。
- 后果:受损的瓣膜会变得狭窄(瓣口开不大)或关闭不全(瓣关不紧),最常见的是二尖瓣狭窄。
- 关键影响:二尖瓣狭窄会导致左心房的压力和容量负荷急剧增加,血液在左心房这个“蓄水池”里排不出去,就会淤积、倒流,导致左心房被动地、持续地扩张和扩大。
第二步:左心房扩大和结构改变
- 心房扩大:就像一个被过度撑大的气球,左心房的肌肉壁会被拉长、变薄。
- 功能失调:正常的心房有规律地收缩,像水泵一样将血液泵入心室,但当心房扩大到一定程度,其肌肉的有效收缩能力会显著下降,甚至变得无力、杂乱无章。
第三步:心房颤动的发生
- 电生理紊乱:左心房扩大和结构改变会导致心房内的电信号传导出现异常,心房肌不再像军队一样整齐划一地“立正、稍息、齐步走”,而是变成了一群各自为政、胡乱跳动的“散兵游勇”。
- 临床表现:这种混乱的电活动就表现为心房颤动,在心电图上,表现为正常的心房P波消失,代之以快速、不规则的颤动波(f波)。
第四步:血栓的形成(最危险的环节)
这是问题的核心,在房颤状态下,左心房内极易形成血栓,具体原因如下:
- 血流淤滞:心房失去了有效的收缩,血液在里面“懒洋洋”地流动,甚至几乎不动,这就像一条流速缓慢甚至停滞的河流,泥沙(这里是血细胞和血小板)很容易沉积下来。
- 内皮损伤:不规则的血流会冲击和摩擦心房壁,造成内皮细胞的损伤,受损的内膜会变得粗糙,更容易吸附血小板和纤维蛋白,就像河床上的凹坑更容易聚集泥沙一样。
- 高凝状态:血液的凝固系统在这种淤滞环境下被激活,血液变得更容易凝固。
这三者共同作用,使得血液在左心房,尤其是左心耳这个像“盲袋”一样的结构里,逐渐聚集成团,最终形成血栓。
第五步:血栓脱落与栓塞
血栓并不是一直安稳地待在心房里,一旦形成,它可能会:

(图片来源网络,侵删)
- 自行脱落:脱落的血栓会随着血液流动。
- 堵塞血管:血栓会随着血液循环,堵塞到身体各处的动脉,造成严重后果,即栓塞。
栓塞的常见部位和危险
脱落的血栓最常堵塞的是脑动脉,导致:
- 缺血性脑卒中(中风):这是房颤最常见、最危险的并发症,可能导致偏瘫、失语、意识障碍,甚至死亡。
- 短暂性脑缺血发作(TIA):俗称“小中风”,症状类似中风但可在24小时内完全恢复,是中风的重要预警信号。
血栓也可能堵塞其他动脉,引起:
- 肢体动脉栓塞:导致肢体剧烈疼痛、冰冷、麻木,严重时需要截肢。
- 肾动脉栓塞:导致肾功能损害。
- 肠系膜动脉栓塞:导致肠坏死,危及生命。
- 冠状动脉栓塞:可能引发心肌梗死。
如何预防和治疗?
针对风湿性心脏病导致的血栓风险,预防和治疗的策略非常明确,核心就是抗凝治疗。
预防血栓形成(一级预防)
对于确诊了风湿性心脏病,特别是出现了房颤的患者,无论是否有中风史,都需要评估其血栓风险,并长期服用抗凝药物。

(图片来源网络,侵删)
- 抗凝药物:
- 华法林:经典的口服抗凝药,需要定期抽血监测INR值(国际标准化比值),将INR控制在目标范围内(通常是2.0-3.0),以平衡抗凝效果和出血风险。
- 新型口服抗凝药(NOACs):如达比加群、利伐沙班、阿哌沙班等,它们起效快、效果稳定、无需常规监测出血指标,已成为大多数患者的首选。
- 手术/介入治疗:
- 左心耳封堵术:对于因各种原因无法长期服用抗凝药的高风险患者,可以通过微创手术,用一个特殊的装置封堵掉血栓最容易形成的左心耳,从源头上杜绝血栓来源。
治疗已形成的血栓和栓塞
- 急性期治疗:
- 抗凝:对于新形成的血栓,需要立即开始抗凝治疗,防止血栓进一步增大和脱落。
- 溶栓:对于急性大面积脑梗死等危重情况,在严格筛选后,可能会使用溶栓药物(如阿替普酶)来溶解血栓,但出血风险很高。
- 取栓:对于大血管堵塞的急性缺血性脑卒中,可以通过介入手术将血栓取出。
- 病因治疗:
- 心脏瓣膜手术:对于严重瓣膜病变导致的心房扩大和房颤,根本的治疗方法是进行瓣膜置换或修复手术,解决了瓣膜问题,心脏的血流动力学改善,房颤和血栓的风险也会随之降低。
风湿性心脏病 → 瓣膜损伤(尤其二尖瓣狭窄)→ 左心房扩大 → 心房颤动 → 血流淤滞 → 血栓形成 → 栓塞(如中风)
这是一个环环相扣的病理链条,对于风湿性心脏病患者,定期心脏检查(心电图、心脏超声)至关重要,一旦发现房颤,必须立即在医生指导下进行规范的抗凝治疗,这是预防中风等严重并发症最有效的手段,切勿自行停药或调整剂量,以免酿成大祸。




