这是一个非常重要且常见的问题,简单直接的回答是:
对于类风湿关节炎本身,常规情况下不使用抗生素进行治疗。
下面为您详细解释原因、特殊情况以及正确的治疗方向。
为什么类风湿关节炎不能用抗生素?
我们需要理解类风湿关节炎和抗生素的作用机制。
-
类风湿关节炎的本质:RA是一种自身免疫性疾病,它的根本问题不是细菌感染,而是身体的免疫系统“错误地”攻击了自己的健康组织,特别是关节滑膜,这种攻击导致关节滑膜发炎、增生,最终侵蚀软骨和骨骼,引起疼痛、肿胀和畸形,这个过程是免疫系统紊乱,而非病原体(如细菌)直接造成的。
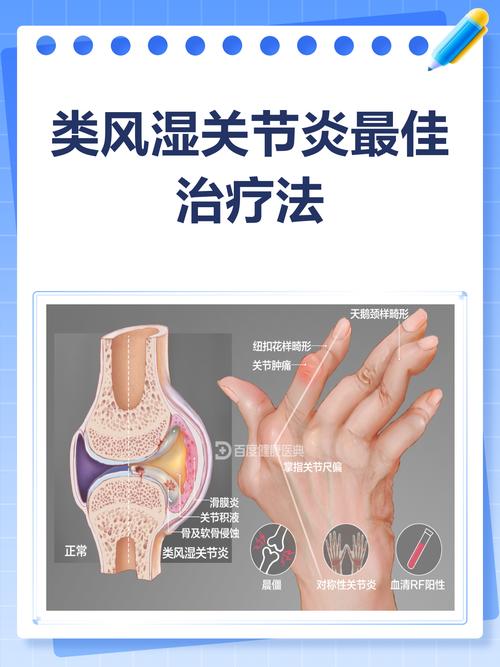 (图片来源网络,侵删)
(图片来源网络,侵删) -
抗生素的作用:抗生素是用来杀灭或抑制细菌生长的药物,它们对病毒、真菌或其他非感染性炎症(如自身免疫反应)是无效的。
用一个简单的比喻来理解:
- RA 就像是国家的“国防系统”(免疫系统)叛变了,开始攻击自己的“城市”(关节)。
- 抗生素 就像是“警察”或“特种部队”,专门用来对付外部的“恐怖分子”(细菌)。
用“警察”去平息“内部叛乱”,显然是“药不对症”,不仅无效,还可能带来副作用。
为什么“类风湿可以打抗生素”这个说法会流传?
尽管抗生素不治疗RA本身,但在以下两种特殊情况下,类风湿患者确实可能需要使用抗生素:

治疗合并的细菌感染
这是最常见的情况,RA患者由于疾病本身和长期使用免疫抑制剂(如甲氨蝶呤、生物制剂等),身体抵抗力下降,更容易发生各种感染,
- 呼吸道感染(如肺炎、支气管炎)
- 泌尿系统感染
- 皮肤或软组织感染
当医生诊断出合并有细菌感染时,必须及时使用抗生素来控制感染,否则感染可能会加重病情,甚至危及生命,治疗的是“感染”,而不是“类风湿”。
研究中的“微生物学说”与特定疗法
这是一个比较前沿和有争议的领域,一些研究发现,某些细菌(如牙周炎细菌、肠道菌群失调等)可能与RA的发病或病情活动有关,它们可能作为“触发因素”或“持续刺激因素”,参与了自身免疫反应的启动或加重。
基于这个理论,医学界正在进行一些研究,尝试使用某些特定的抗生素来辅助治疗RA,尤其是在疾病早期,其中最著名的是关于“四环素类抗生素”(如多西环素、米诺环素)的研究。
- 米诺环素:在一些研究中,米诺环素被用作早期RA的辅助治疗,它除了抗菌作用外,还具有一定的抗炎和免疫调节作用,可能对一部分早期、病情较轻的患者有一定帮助,但它不能替代传统的改善病情抗风湿药,效果也有限,并非主流治疗方案。
- 其他抗生素:其他一些抗生素(如阿奇霉素)也在研究中,但目前证据不足,不推荐常规使用。
重要提示:这些“实验性”抗生素治疗必须在风湿免疫科医生的严密监控下进行,患者切勿自行购买和服用。
类风湿关节炎的正确治疗方法是什么?
RA的治疗目标是:控制炎症、缓解症状、延缓或阻止关节破坏、保护关节功能、提高生活质量,目前的主流治疗方案包括:
- 改善病情抗风湿药:这是治疗的基石,能够从根本上抑制异常的免疫反应,阻止或延缓疾病进展,常用药物有甲氨蝶呤、来氟米特、柳氮磺吡啶等。
- 生物制剂和小分子靶向药:这类药物是针对免疫反应中的特定靶点进行精准打击,疗效强大,尤其适用于对传统DMARDs反应不佳的患者,如阿达木单抗、肿瘤坏死因子抑制剂、JAK抑制剂等。
- 糖皮质激素:如泼尼松,它们能快速、强效地抗炎,常用于疾病急性发作期,或在DMARDs起效前作为“桥梁”治疗,因长期使用副作用较大,需在医生指导下短期使用。
- 非甾体抗炎药:如布洛芬、塞来昔布等,主要用于快速缓解疼痛和肿胀,但不能阻止疾病进展,需与DMARDs联合使用。
- 物理治疗与康复锻炼:对保持关节功能、预防畸形至关重要。
- 不能用抗生素来治疗类风湿关节炎本身,因为RA是自身免疫病,不是细菌感染。
- 只有在类风湿患者同时合并了细菌感染时,才需要使用抗生素来治疗感染。
- 某些特定抗生素(如米诺环素)可能在早期RA中作为辅助治疗,但这属于研究范畴,必须在医生指导下进行,且不能替代标准治疗。
- 请务必在风湿免疫科医生的指导下进行规范治疗,不要轻信偏方或自行用药,以免延误病情,造成不可逆的关节损伤。




