这是一个非常重要且严肃的问题。急性脑梗的手术是有风险的,但很多时候,手术是为了挽救生命、减轻残疾,其获益远大于风险。
(图片来源网络,侵删)
不能一概而论地说“危险”或“不危险”,需要根据患者的具体情况、选择的手术方式以及手术时机来综合判断,下面我将从几个方面详细解释:
要明确“手术”在急性脑梗中指什么?
很多人听到“手术”就想到开颅,但急性脑梗的手术主要有两大类,风险和目的也完全不同:
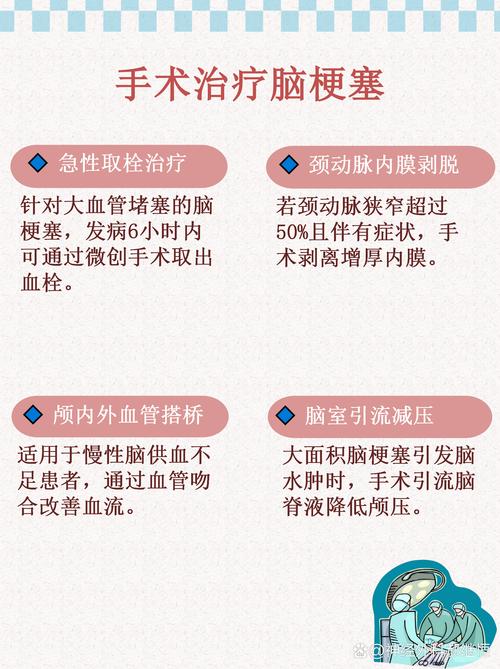
第一类:血管内介入治疗(微创手术)—— 这是目前的主流和首选
这类手术创伤小,是医生通过大腿根部的股动脉,插入一根导管,在血管内导航到堵塞的脑血管处,进行开通,主要方法包括:
-
机械取栓术:
 (图片来源网络,侵删)
(图片来源网络,侵删)- 原理:用一个叫做“取栓支架”或“抽吸导管”的装置,像“捕捞网”或“吸尘器”一样,直接将堵塞血管的血栓取出来或吸出来,恢复血流。
- 适用人群:主要针对大血管闭塞(如颈内动脉、大脑中动脉M1/M2段等)引起的严重脑梗,且在时间窗内(通常是发病后6小时内,部分患者可延长至24小时)。
- 风险:
- 手术相关风险:导管在血管内操作可能导致血管壁损伤、夹层甚至血管破裂出血;术中或术后血栓脱落,堵塞其他血管。
- 再灌注损伤风险:这是最核心的风险,血管突然开通后,血液重新进入缺血已久的脑组织,可能导致脑组织水肿和出血,称为“出血性转化”,如果出血严重,会加重病情,甚至危及生命。
- 麻醉风险:部分患者需要全身麻醉。
- 尽管有上述风险,但对于符合条件的患者,机械取栓是目前能最有效改善预后、降低致残率的方法,大量的国际临床试验已经证实,其带来的获益远超风险。
-
动脉溶栓术:
- 原理:通过导管将溶栓药物(如阿替普酶)直接输送到血栓部位,局部用药,提高溶栓效率,减少全身出血风险。
- 适用人群:与静脉溶栓类似,但更侧重于大血管闭塞,且时间窗更窄(通常在6小时内)。
- 风险:主要是颅内出血的风险,与静脉溶栓类似,但因为是局部用药,风险相对略低一些。
第二类:开颅手术
这类手术创伤大,在急性脑梗中应用相对较少,主要用于特殊情况:
- 去骨瓣减压术:
- 原理:当大面积脑梗死后,脑组织严重肿胀,颅腔内的压力急剧增高,导致脑疝(脑组织被挤压移位),这是致命的,医生会切除一部分颅骨,让肿胀的脑组织有空间向外膨出,从而降低颅内压力,挽救生命。
- 适用人群:用于恶性大脑中动脉梗死等导致严重颅内高压、药物无法控制的患者。
- 风险:
- 手术本身风险:创伤大、出血多、感染风险高。
- 后遗症:虽然保住了命,但很多患者会留下严重的神经功能缺损(如偏瘫、失语等),后期还需要进行颅骨修补手术。
- 患者选择:通常用于年轻、身体状况较好的患者,因为即使手术,高龄或基础病多的患者预后也可能很差。
- 这是一种“救命”手术,目的是为了降低死亡率,而不是为了恢复功能,风险极高,是在没有更好选择时的最后手段。
影响手术风险的关键因素
除了手术类型,以下因素也极大地影响着手术的最终风险:
- 时间窗:这是最重要的因素,越早手术,堵塞的脑细胞坏死的就越少,恢复血流后功能恢复的可能性就越大,术后出血等并发症的风险也相对较低,超过时间窗,手术风险会急剧增加,获益则显著下降。
- 患者年龄和基础健康状况:高龄、有严重高血压、糖尿病、心脏病、肝肾功能不全的患者,对手术的耐受性差,术后并发症和死亡风险更高。
- 梗死的部位和大小:梗死范围越大,手术风险越高,特别是影响到脑干等重要生命中枢时。
- 术前神经功能缺损程度:患者入院时病情越重(如昏迷、已有脑疝),手术风险和预后就越差。
- 医疗团队的技术和经验:一个经验丰富的神经介入团队,能更熟练、更快速地完成手术,减少操作相关的并发症。
- 机械取栓(微创手术):对于符合条件的急性大血管闭塞患者,是目前最有效的治疗手段。虽然有风险(主要是出血转化),但其能显著降低致残率和死亡率,是权衡利弊后的最佳选择。 这类手术的风险是可控的,并且随着技术和材料的进步,风险在逐年降低。
- 去骨瓣减压(开颅手术):是一种救命性手术,用于挽救因严重脑水肿而濒临死亡的患者。风险极高,患者很可能面临严重的残疾,但如果不做,死亡风险几乎是100%。
- 决策过程:是否手术、选择哪种手术,是一个非常复杂的决策过程,由神经内科医生、神经外科医生、神经介入医生等多学科团队共同完成,他们会综合评估患者的影像学资料(CT/MRI)、发病时间、身体状况等因素,与家属充分沟通,制定出对当前患者来说最合理的治疗方案。
给家属的建议: 当家人突发脑梗时,第一时间拨打急救电话,并直接送往有卒中救治能力的医院(尤其是能进行24/7取栓的医院),时间就是大脑,尽快明确诊断和评估是决定能否手术以及手术效果的关键,与医生充分沟通,了解不同方案的利弊,是做出正确决策的基础。




