- 什么是大面积脑梗?
- 手术为什么会引发脑梗? (核心原因分析)
- 哪些手术风险更高?
- 如何识别和诊断?
- 治疗方法有哪些?
- 预后和恢复情况如何?
- 如何预防?
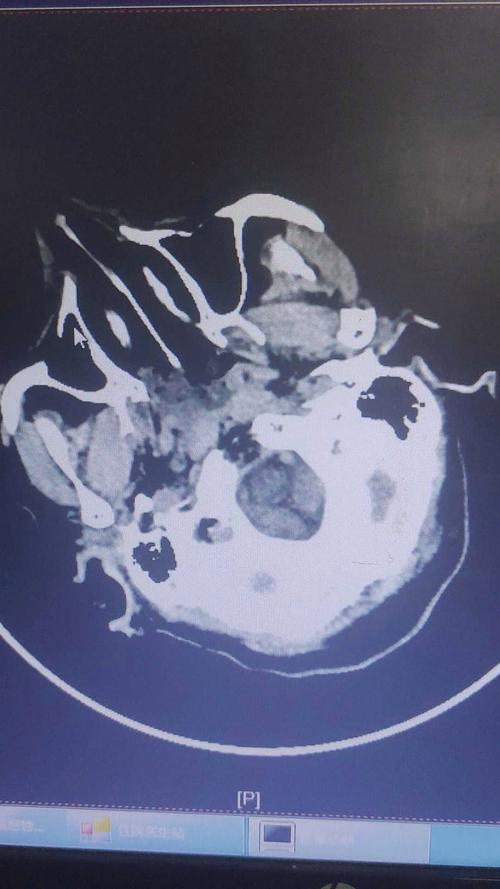
什么是大面积脑梗?
大面积脑梗,通常指由于脑部主要供血动脉(如大脑中动脉、颈内动脉等)突然闭塞,导致其供血区域的大脑组织发生广泛、严重的缺血和坏死,其核心特征是:
(图片来源网络,侵删)
- 范围大: 梗死面积通常大于大脑半球的1/3或2/3。
- 症状重: 会迅速导致严重的神经功能缺损,如深度昏迷、偏瘫(单侧肢体完全瘫痪)、失语、瞳孔不等大、脑疝形成等。
- 颅内压高: 大量脑组织坏死会引起严重脑水肿,导致颅内压急剧升高,这是致死和致残的主要原因之一。
可以理解为大脑的“主干水管”被堵死了,导致大片“土地”(脑细胞)因“缺水”(缺血)而“干死”(坏死)。
手术引发脑梗的核心原因分析
手术期间,人体处于一种特殊的生理状态,多种因素共同作用,增加了脑梗的风险,主要原因可分为以下几类:
A. 血栓形成与栓塞 (最常见的原因)
这是最主要的原因,指血凝块(血栓)或来自身体其他部位的栓子(如斑块、脂肪滴)脱落,随血流堵塞了脑血管。
-
心脏 (心源性栓塞)
 (图片来源网络,侵删)
(图片来源网络,侵删)- 房颤: 这是最重要的危险因素,房颤时,心房不能有效收缩,血液容易淤滞形成血栓,这些血栓一旦脱落,随血流进入大脑,就会造成栓塞,手术应激、麻醉、电解质紊乱等都可能诱发或加重房颤。
- 心肌梗死/心室壁瘤: 心室内形成的血栓也可能脱落。
- 瓣膜病: 人工瓣膜或感染性心内膜炎上的赘生物都容易脱落形成栓子。
-
主动脉和颈部动脉 (动脉源性栓塞)
- 动脉粥样硬化斑块脱落: 这是手术中脑栓塞的“头号杀手”,患者本身可能有颈动脉或主动脉的严重狭窄和斑块,在手术操作中(如插管、体外循环、搬动心脏等),这些脆弱的斑块可能被“震落”或撕裂,碎片随血流冲向大脑,造成栓塞。
- 主动脉粥样硬化: 主动脉壁上的斑块脱落,是心脏手术和主动脉手术中脑梗的重要原因。
-
手术操作本身
- 脂肪栓塞: 多见于骨科手术(如长骨骨折、关节置换),骨髓中的脂肪滴进入血液,堵塞脑血管。
- 空气栓塞: 在某些手术中,空气意外进入静脉系统,进入心脏后再泵入大脑,引起气体栓塞。
B. 血流动力学改变
- 低血压: 手术中为了减少出血,会使用控制性降压,如果血压降得过低,或者患者本身有严重的脑血管狭窄,就会导致大脑供血不足,形成分水岭梗塞(即两条血管交界处的“边缘地带”缺血)。
- 低血容量/失血: 大量失血导致血容量不足,血压下降,脑灌注压降低,引发脑梗。
- 心输出量下降: 麻醉、心脏疾病等都可能导致心脏泵血能力下降,脑血流量随之减少。
C. 血液高凝状态
手术本身是一种创伤,会激活人体的凝血系统,使血液处于“容易凝固”的状态,加上术后活动减少、脱水等,更容易形成血栓,这些血栓可能在静脉形成(深静脉血栓),然后脱落随血流到达肺部(肺栓塞),但如果存在心脏卵圆孔未闭等“右向左分流”的通道,栓子也可能直接进入动脉系统,引起脑梗。
D. 其他少见原因
- 血管痉挛: 手术对血管的刺激、血液中血管活性物质的释放,可导致脑血管痉挛,引起缺血。
- 夹层: 手术器械或操作不慎可能导致动脉内膜撕裂,形成夹层,从而堵塞血管或影响远端供血。
- 凝血功能障碍: 术中或术后使用了抗凝药物,或者患者本身有凝血问题,可能导致出血性脑梗塞(即梗死区内出血)。
哪些手术风险更高?
并非所有手术风险都一样,以下几类手术发生脑梗的风险相对较高:
(图片来源网络,侵删)
- 心脏手术: 特别是冠状动脉搭桥手术和心脏瓣膜置换手术,手术中需要体外循环,会破坏血液成分,且主动脉和心脏的操作极易导致斑块脱落和气栓。
- 颈动脉手术: 如颈动脉内膜剥脱术,手术本身就在处理病变血管,操作中极易导致斑块碎片脱落。
- 主动脉手术: 无论是开胸还是介入手术,主动脉是全身最大的血管,其上的操作风险极高。
- 大型神经外科手术: 如动脉瘤夹闭术、脑血管畸形切除术等,手术直接在脑血管附近进行。
- 大型、长时间的手术: 如器官移植、肿瘤根治术等,手术时间长、创伤大、失血多,更容易引发上述多种风险因素。
- 骨科手术: 特别是髋关节、膝关节置换术和长骨骨折固定术,有较高的脂肪栓塞风险。
如何识别和诊断?
识别:
- 急性发作: 症状在手术中或术后数小时到数天内突然出现。
- 症状严重且典型:
- 意识障碍: 从嗜睡、烦躁到昏迷。
- 偏瘫: 一侧面部、手臂和腿完全无力或不能活动。
- 言语障碍: 完全失语或口齿不清。
- 视觉障碍: 一侧视力丧失或看东西重影。
- 瞳孔变化: 一侧瞳孔散大,对光反射消失,是脑疝的危急信号。
- 癫痫发作。
诊断:
- 神经学检查: 医生会评估患者的意识、肌力、感觉、语言等功能。
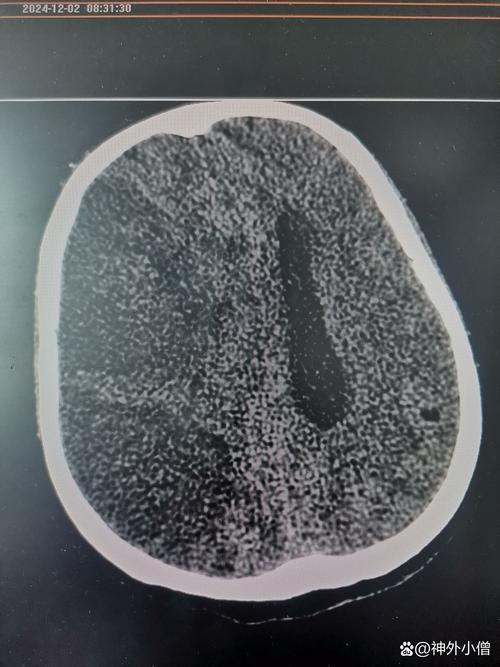
- 影像学检查(金标准):
- 头颅CT平扫: 可在早期排除脑出血,但发病6小时内可能看不到明显的梗死灶,仅见早期脑水肿的征象(脑沟变浅、脑室受压)。
- 头颅MRI(DWI序列): 是诊断早期脑梗最敏感、最准确的方法。 发病后几十分钟甚至几分钟就能发现缺血病灶。
- CTA/MRA/DSA(血管成像): 用于寻找血管堵塞的原因和部位,明确是哪根血管堵了,以及是否有斑块、夹层等。
治疗方法有哪些?
治疗分为急性期治疗和后续康复治疗。
急性期治疗 (争分夺秒)
- 维持生命体征和稳定: 确保气道通畅,稳定血压、心率、呼吸和体温,这是所有治疗的基础。
- 控制颅内压: 使用甘露醇、高渗盐水等脱水药物,甚至去骨瓣减压手术(切除部分颅骨,让肿胀的脑组织有空间膨出),这是挽救生命的关键措施。
- 病因治疗:
- 溶栓治疗: 对于符合条件的患者(如在发病4.5小时内),可以使用阿替普酶等药物进行静脉溶栓,溶解血栓,但大面积脑梗溶栓风险很高(易出血),需严格评估。
- 机械取栓: 这是近年来革命性的进展,通过介入手术,将导管送到堵塞的脑血管,用支架或取栓器将血栓直接取出。对于大血管闭塞,只要在时间窗内(通常是6-24小时),这是最有效的开通血管的方法。
- 对症支持治疗: 控制血糖、抗癫痫、预防感染、营养支持等。
后续康复治疗 (漫长而艰巨)
一旦生命体征平稳,康复治疗就要立即开始,这是决定患者最终生活质量的关键。
- 物理治疗: 针对偏瘫、步态异常进行训练。
- 作业治疗: 帮助患者恢复日常生活自理能力(如吃饭、穿衣、写字)。
- 言语治疗: 针对失语、构音障碍进行训练。
- 心理治疗: 帮助患者和家属应对中风后的抑郁、焦虑情绪。
- 长期药物管理: 抗血小板(阿司匹林)、他汀类药物(降脂稳定斑块)、控制血压血糖等,预防复发。
预后和恢复情况如何?
大面积脑梗的预后通常很差,是医疗领域面临的巨大挑战。
- 死亡率高: 由于严重的脑水肿和脑疝,急性期死亡率非常高,可达30%-50%甚至更高。
- 致残率高: 即使存活下来,绝大多数患者会留下严重的永久性后遗症,如:
- 重度偏瘫,生活完全不能自理。
- 完全失语,无法交流。
- 认知功能障碍,如痴呆。
- 持续植物状态。
- 恢复是一个漫长的过程: 恢复通常在发病后6个月内最显著,之后会进入平台期,恢复程度取决于梗死部位、大小、救治是否及时以及康复是否系统。
如何预防?
预防是重中之重,需要医患双方共同努力。
术前评估和准备
- 详细病史询问: 重点询问有无房颤、心脏病、中风史、TIA史、糖尿病、高血压、高血脂等。
- 完善检查:
- 心脏评估: 心电图、心脏超声(排查房颤、瓣膜病、心内血栓)。
- 血管评估: 对于高危手术(如心脏、主动脉手术),应进行颈动脉超声和主动脉CTA,评估斑块情况。
- 凝血功能评估。
- 控制危险因素: 术前尽可能将血压、血糖、血脂控制在理想水平。
- 药物管理: 术前与医生沟通是否需要调整抗凝或抗血小板药物。
术中管理
- 精细的麻醉管理: 维持稳定的血压和足够的脑灌注压。
- 微创操作: 尽量减少对血管的刺激。
- 使用脑保护措施: 如在颈动脉手术中使用转流管,在体外循环中使用动脉滤器等。
- 严密监测: 持续监测神经功能、血压、血氧等。
术后管理
- 早期活动: 在病情允许的情况下,尽早下床活动,预防深静脉血栓形成。
- 继续药物预防: 根据患者情况,使用抗血小板或抗凝药物预防血栓。
- 严密观察: 密切观察患者的神志、语言、肢体活动情况,一旦发现异常,立即复查头颅CT/MRI。
手术引发的大面积脑梗是多种因素共同作用下的灾难性并发症,其核心机制是血栓形成与栓塞,虽然风险存在,但通过严格的术前评估、精细的术中管理和规范的术后预防,可以在一定程度上降低其发生率,一旦发生,必须争分夺秒地进行诊断和救治,并投入漫长而系统的康复过程。




