这是一个非常重要且常见的问题,尤其对于需要进行长期透析的肾病患者来说,答案是:透析本身并不会直接“加重”或“引起”脑梗和心梗,但透析过程以及尿毒症这个大背景,确实会显著增加发生脑梗和心梗的风险,甚至在某些情况下可能诱发或加重已有的病情。

(图片来源网络,侵删)
我们可以从以下几个层面来理解这个问题:
尿毒症本身是心脑血管疾病的“重灾区”
首先要明确一个核心概念:尿毒症本身就是心脑血管疾病的高危状态。 即使不做透析,尿毒症患者发生心肌梗死、脑卒中(中风)的风险也远高于普通人群。
原因包括:
- 高血压: 这是尿毒症患者最常见、最危险的并发症,长期、严重的高血压会直接损伤血管内皮,加速动脉粥样硬化,为心梗和脑梗埋下“定时炸弹”。
- 动脉粥样硬化: 尿毒症毒素(如甲状旁腺激素、炎症因子等)会促进血管钙化和动脉粥样硬化斑块的形成,使血管变硬、变窄、变脆。
- 血脂代谢异常: 常常出现“致动脉粥样硬化”性的血脂异常。
- 凝血功能异常: 尿毒症患者血液处于一种“高凝”状态,容易形成血栓,堵塞心脑血管。
- 炎症状态: 慢性炎症贯穿尿毒症始终,炎症是动脉粥样硬化发生和发展的关键驱动因素。
- 贫血: 肾脏无法产生足够的促红细胞生成素,导致贫血,长期贫血会使心脏负担加重,心肌供氧不足,诱发心绞痛或心衰。
对于一个尿毒症患者来说,无论是否透析,其心脑血管系统都处于一个“高危”环境中。心梗和脑梗的发生,其根本原因在于尿毒症对全身血管的长期、慢性的损害。

(图片来源网络,侵删)
透析过程可能带来的风险和影响
透析虽然是维持生命的治疗,但它是一个“非生理性”的过程,对身体是一种“应激”,可能会在特定情况下诱发或加重心脑血管事件。
透析中血压的剧烈波动
这是最直接、最常见的诱因。
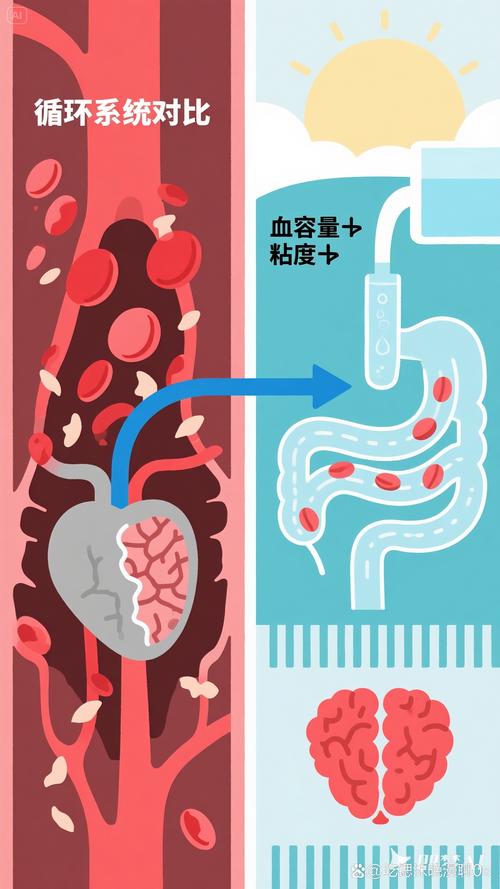
- 透析中低血压: 透析时大量液体和溶质被快速清除,会导致血容量急剧下降,引起低血压,低血压会使心、脑等重要器官的灌注不足,对于已经严重狭窄的冠状动脉或脑血管,就可能诱发心绞痛或短暂性脑缺血发作,甚至直接导致心肌梗死或脑梗死。
- 透析中高血压: 透析过程中或结束后,部分患者会因血管收缩、交感神经兴奋等原因出现血压急剧升高,血压的剧烈波动会冲击动脉粥样硬化斑块,可能导致斑块破裂,形成血栓,从而引发心梗或脑梗。
“透析中失衡综合征”的风险
在初次透析或快速透析时,血液中的尿素等小分子毒素快速下降,而脑组织中的毒素下降较慢,形成浓度差,导致水分进入脑细胞,引起脑水肿,这可能导致头痛、恶心,严重时甚至出现抽搐、昏迷,虽然典型的严重失衡综合征不常见,但轻微的脑内环境剧变,对于已有脑血管病变的患者来说,也可能增加风险。
血流动力学不稳定和炎症反应
透析过程中,血液与透析膜、管路接触,会激活体内的炎症系统和补体系统,释放炎症因子,这种慢性的、反复的炎症反应,会进一步损伤血管内皮,加速动脉粥样硬化进程。
(图片来源网络,侵删)
如何管理风险,避免加重?
尽管风险存在,但透析对于尿毒症患者来说是不可或缺的,其获益远大于风险,关键在于如何精细化管理,将风险降到最低。
- 严格控制干体重: 这是最核心的一点,与医生共同确定并维持理想的“干体重”(即体内没有多余水分的体重),可以最大程度避免透析中因脱水过多导致的低血压和透析后因“反弹”导致的高血压。
- 平稳控制血压: 透析间期的血压控制至关重要,通常建议血压控制在130/80 mmHg以下,除了规律服药,限制水盐摄入是基础。
- 优化透析方案:
- 对于血压不稳定或心血管高危患者,医生可能会选择更长的透析时间(如每周3次,每次4-5小时的长时透析)或增加透析频率(如每周4-5次短时透析),以避免单次脱水过快、血容量波动过大。
- 使用钠曲线或超滤曲线等先进技术,使透析过程更平缓。
- 积极纠正贫血: 合理使用促红细胞生成素和铁剂,将血红蛋白维持在目标范围,避免贫血加重心脏负担。
- 管理矿物质代谢: 严格控制血磷,合理使用磷结合剂和活性维生素D,控制血钙和甲状旁腺激素水平,以减缓血管钙化。
- 改善生活方式: 戒烟、健康饮食(低盐、低脂、低磷)、适当进行力所能及的康复锻炼。
- 定期检查: 定期评估心脑血管状况,如心脏超声、颈动脉超声、血管钙化评分等,以便早期发现问题并干预。
- 根本原因: 尿毒症本身是心梗、脑梗的“土壤”,透析是治疗这个“土壤”的必要手段。
- 直接诱因: 透析过程中血压的剧烈波动是可能诱发或加重心脑血管事件的直接原因。
- 核心观点: 不能因为担心心梗、脑梗而拒绝透析。 拒绝透析的后果是全身毒素蓄积,心梗、脑梗的风险会更高,而且还会出现更多致命的并发症(如高钾血症、严重心衰、肺水肿等)。
- 最终目标: 通过个体化的、高质量的透析方案和全方位的综合管理,最大限度地控制尿毒症的并发症,稳定血压,保护血管,从而有效降低透析患者发生心梗、脑梗的风险,提高长期生存率和生活质量。




