这是一个非常常见且重要的问题,答案是:“风湿”本身不会直接变成“类风湿”,但两者是完全不同的疾病,常常被混淆。
下面我将为您详细解释这两者的区别、以及为什么人们会产生这种疑问。
它们是两种不同的病
要明确一个关键概念:
-
风湿病:这是一个广义的、总称性的概念,它不是一个单一的疾病,而是一大类疾病的总称,包括了一百多种影响关节、骨骼、肌肉及周围软组织(如肌腱、韧带)的疾病,常见的风湿病有:
- 类风湿关节炎
- 骨关节炎
- 痛风
- 强直性脊柱炎
- 系统性红斑狼疮
- 风湿热
-
类风湿关节炎:这是一个特定的、独立的疾病,它属于“风湿病”这个大家族中的一员,是一种自身免疫性疾病。
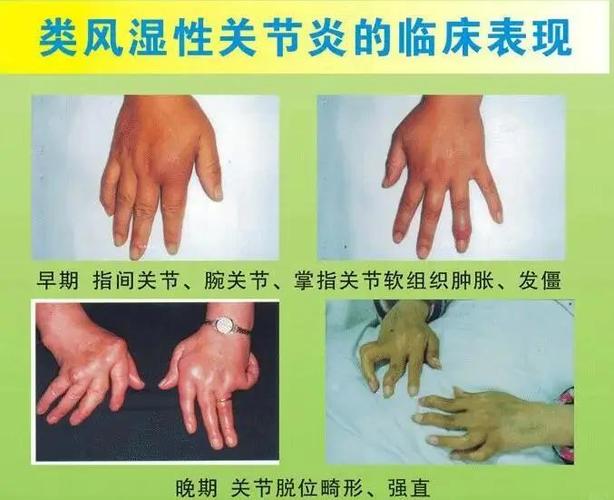 (图片来源网络,侵删)
(图片来源网络,侵删)
一个形象的比喻: “风湿病”就像“水果”这个总称,而“类风湿关节炎”就像“苹果”,苹果是一种水果,但水果不等于苹果,也不会“变成”苹果,同样,类风湿关节炎是一种风湿病,但风湿病不会变成类风湿关节炎。
为什么人们会混淆,并产生“风湿变类风湿”的疑问?
这主要源于历史原因和日常口语的模糊使用。
-
历史原因:在过去,医学对很多关节疼痛的疾病认识不清,常常笼统地用“风湿”来称呼,很多人年轻时得了“风湿热”(链球菌感染引起的疾病),导致关节痛,多年后可能又出现了关节肿痛,就误以为是当年的“风湿”发展成了“类风湿”,这是两种不同的疾病,可能只是先后发生了而已。
-
口语习惯:在日常生活中,人们习惯将天气变化引起的关节酸痛、肌肉疼痛等不适统称为“风湿”,当这种疼痛持续加重,甚至出现关节肿胀、变形时,人们就会担心是不是从普通的“风湿”升级成了更严重的“类风湿”。
“风湿”(以骨关节炎为例)与“类风湿关节炎”的关键区别
为了更清晰地理解,我们可以将最常见的“风湿病”——骨关节炎,与类风湿关节炎进行对比:
| 特征 | 骨关节炎 (Osteoarthritis, 俗称“风湿”) | 类风湿关节炎 (Rheumatoid Arthritis, RA) |
|---|---|---|
| 疾病本质 | 退行性病变(关节磨损、老化) | 自身免疫性疾病(免疫系统攻击自身关节) |
| 病因 | 年龄增长、肥胖、劳损、创伤等 | 病因不明,与遗传、感染、环境等因素有关 |
| 好发人群 | 中老年人,特别是体力劳动者 | 任何年龄,但以30-50岁女性多见 |
| 起病速度 | 缓慢,逐渐加重 | 较为急骤,可在几周或几个月内出现 |
| 主要症状 | - 活动后疼痛加重,休息后缓解 - 晨僵时间短(lt;30分钟) - 关节可有“骨摩擦音” - 主要影响负重关节(膝、髋、脊柱) |
- 晨僵时间长(gt;1小时,甚至半天) - 持续性关节肿胀、疼痛 - 对称性(如双手的相同关节同时发病) - 可伴有发热、乏力、皮疹等全身症状 |
| 实验室检查 | - 血常规、血沉、C反应蛋白通常正常 - X光片显示关节间隙变窄、骨刺形成 |
- 类风湿因子 和/或 抗CCP抗体多为阳性 - 血沉、C反应蛋白升高(提示炎症) - X光片显示骨质侵蚀、关节破坏 |
| 治疗目标 | 缓解疼痛、保护关节功能、延缓进展 | 控制炎症、阻止关节破坏、缓解症状 |
-
不会转化:“风湿”(广义概念)不会变成“类风湿”,它们是两种病因、病理、症状和治疗方法都截然不同的疾病。
-
明确诊断是关键:如果您或家人有关节疼痛的问题,最重要的不是去纠结“是不是变严重了”,而是及时去正规医院的风湿免疫科就诊。
-
专业诊断:医生会通过详细的问诊、体格检查以及血液检查(如RF、抗CCP、血沉、C反应蛋白)和影像学检查(如X光、超声、MRI)来明确诊断。“类风湿因子”阳性不一定是类风湿关节炎,阴性也不能完全排除,需要结合抗CCP抗体和临床症状综合判断。
-
早诊早治:无论是骨关节炎还是类风湿关节炎,早期诊断和规范治疗都非常重要,特别是类风湿关节炎,如果延误治疗,会导致不可逆的关节畸形和功能丧失,严重影响生活质量,现代医学已经有了很好的治疗手段,可以有效控制病情,保护关节。




