这是一个非常重要且常见的问题,答案是:脑梗本身通常不会直接引起心梗猝死,但脑梗和心梗拥有共同的“土壤”——即危险因素,并且脑梗可以作为一种“应激”或“诱因”,显著增加心梗和猝死的风险。
(图片来源网络,侵删)
下面我们来详细解释这个复杂的关系。
核心观点:不是“直接因果”,而是“密切相关”
我们可以把脑梗和心梗想象成一棵大树上的两个不同分支,它们都深深地扎根在同一个“病因土壤”里。
共同的“病因土壤”:血管病变的基础
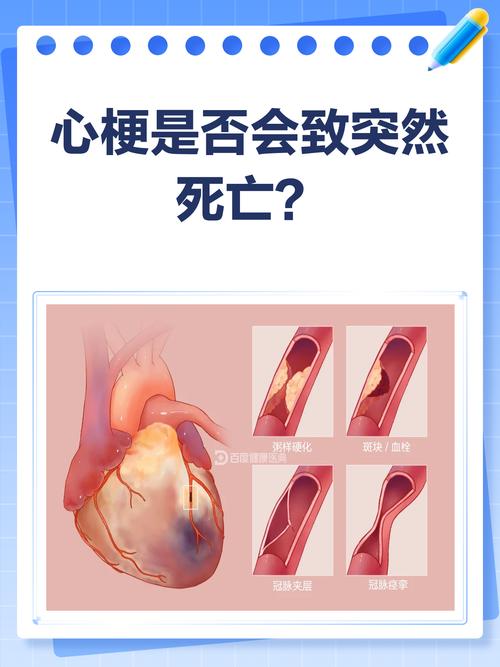
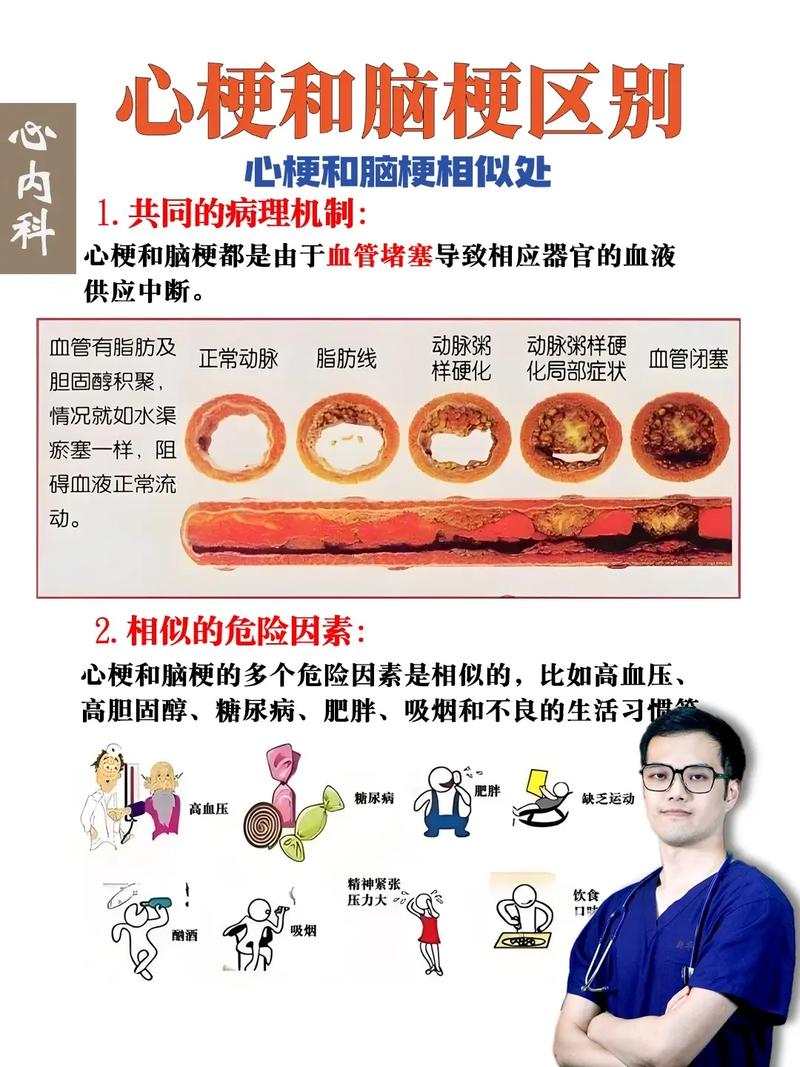
无论是脑梗(缺血性脑卒中)还是心梗(心肌梗死),其最根本的病理基础都是动脉粥样硬化,这是一种全身性的血管疾病,就像水管生了锈一样。
- 共同的危险因素:高血压、高血脂、糖尿病、吸烟、肥胖、缺乏运动、高龄、家族史等,这些因素都会加速动脉粥样硬化的进程。
- 共同的发病机制:动脉粥样硬化斑块在血管壁上形成,一旦斑块破裂或脱落,就会形成血栓,堵塞血管。
- 如果堵在了脑血管,就是脑梗。
- 如果堵在了心脏冠状动脉,就是心梗。
一个患有严重动脉粥样硬化的人,本身就同时是脑梗和心梗的高危人群,从这个角度看,它们是“难兄难弟”。
(图片来源网络,侵删)
脑梗如何“间接”增加心梗和猝死的风险?
脑梗的发生,对于身体来说是一次巨大的“打击”和“应激事件”,这种应激状态会像一个“扳机”,诱发或加重心脏问题,最终可能导致心梗甚至猝死。
强大的生理应激反应
当脑梗发生时,身体会启动一系列剧烈的应激反应,来应对“大脑这个司令部”受损的危机。
- 交感神经系统风暴:体内会大量释放肾上腺素、去甲肾上腺素等“应激激素”。
- 对心脏的影响:
- 心率加快、血压急剧升高:这大大增加了心脏的耗氧量。
- 心脏负荷加重:血压的剧烈波动会增加心脏泵血的负担。
- 心肌耗氧量剧增:在供应本就因动脉硬化而不足的情况下,心脏会面临“缺血缺氧”的极限状态,极易诱发心肌缺血、心律失常,甚至直接导致心肌梗死。
- 斑块不稳定:应激激素会使冠状动脉内的粥样硬化斑块变得更加不稳定,更容易破裂,从而形成致命血栓。
心脏本身的损伤——“心脑综合征”
大脑和心脏通过神经和体液紧密相连,特定部位的脑梗(特别是影响脑干、下丘脑等区域的)可以直接或间接地损害心脏功能。
- 心肌损伤:研究发现,大约20%-30%的急性脑梗患者会出现心肌酶谱的升高,提示存在心肌细胞的损伤,这种损伤可能没有明显症状,也可能表现为严重的心律失常。
- 心律失常:脑梗后,大脑对心脏的正常调控功能紊乱,容易引发各种恶性心律失常,如室性心动过速、心室颤动等,这是导致猝死的直接原因。
继发性的全身影响
- 感染:脑梗患者常因卧床、吞咽困难等原因引发肺部感染(肺炎),严重的感染会进一步加重身体的炎症反应和应激状态,对心脏造成二次打击。
- 情绪激动:患者得知自己患重病后,会产生极度焦虑、恐惧、抑郁等负面情绪,这些情绪同样会刺激交感神经,增加心脏风险。
总结与临床建议

(图片来源网络,侵删)
- 脑梗不直接导致心梗:脑梗堵塞的是脑血管,心梗堵塞的是心脏血管,这是两个不同的位置。
- 但脑梗是心梗的强烈“诱因”:脑梗作为一种严重的应激事件,会通过多种机制(生理应激、直接心脑影响、继发感染等)大大增加心脏的负担,诱发心肌缺血、心律失常,甚至心梗。
- 两者共享危险因素:有脑梗病史的人,往往也意味着他/她拥有全身性的血管问题,未来发生心梗的风险本身就比普通人高。
给患者和家属的建议:
- 高度重视心脏健康:一旦发生脑梗,不仅要关注神经功能的恢复,更要将心脏保护纳入整个康复计划。
- 严密监测生命体征:在脑梗急性期和恢复期,要密切关注血压、心率、呼吸等变化,任何胸痛、胸闷、心慌、呼吸困难、大汗淋漓等症状,都可能是心脏发出的警报,需立即告知医生。
- 坚持二级预防:遵医嘱规律服用药物,如抗血小板药(如阿司匹林)、他汀类降脂药(稳定斑块、降低血脂)、控制血压和血糖的药物,这些药物不仅预防脑梗复发,也同时保护心脏。
- 康复期的生活方式管理:戒烟限酒、低盐低脂饮食、适度康复锻炼、保持情绪稳定,这些对于预防心梗和脑梗复发都至关重要。
对于脑梗患者来说,预防心梗和猝死是长期且重要的任务,需要医患双方的共同努力。




