风湿三项只有类风湿因子高,是得了类风湿关节炎吗?医生为你深度解析
别慌!读懂这份报告,科学应对才是关键)**
引言:拿到化验单,看到“↑”的你,是否焦虑不安?
“医生,我的风湿三项里,只有类风湿因子(RF)升高了,其他两项都正常,这是不是得了类风湿关节炎(RA)啊?严不严重?我该怎么办?”
在门诊中,我们经常遇到拿着化验单、面露忧色的患者,当报告上“类风湿因子”那一项后面跟着一个向上的箭头时,很多人第一反应就是“完了,我得类风湿关节炎了”,心情瞬间跌入谷底。
作为一名专业的健康康复医生,我将用最通俗易懂的语言,为你彻底揭开“类风湿因子”的神秘面纱,告诉你当风湿三项只有类风湿因子高时,到底意味着什么,以及接下来应该如何科学、理性地应对。
先搞懂:什么是“风湿三项”?它为何重要?
首先要明确,“风湿三项”是一个常见的筛查组合,它通常包括:
- 类风湿因子(Rheumatoid Factor, RF):我们今天的主角,它是一种自身抗体,即免疫系统错误地攻击了身体自身的健康组织。
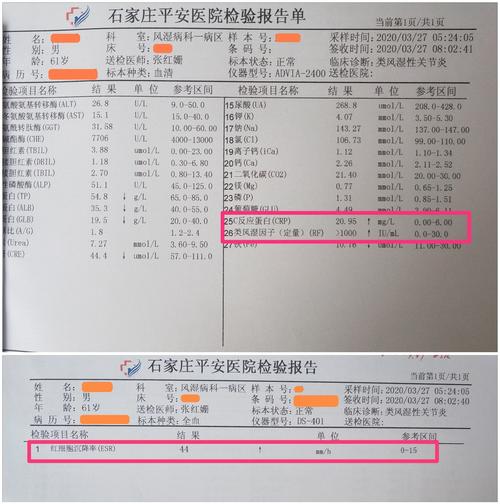
- C反应蛋白(C-reactive Protein, CRP):肝脏在炎症反应时产生的一种蛋白质,它是体内“火情”的急性炎症指标,数值越高,通常提示炎症越明显。
- 血沉(Erythrocyte Sedimentation Rate, ESR 或 “血沉”):红细胞的沉降速度,同样是一个非特异性炎症指标,当体内存在炎症、感染、组织损伤等情况时,血沉会加快。
这三项指标联合检测,可以帮助医生初步判断患者是否存在风湿免疫性疾病的可能,并评估疾病的炎症活动程度。
核心焦点:类风湿因子(RF)升高 = 类风湿关节炎(RA)?
答案非常明确:不一定!甚至可以说,单纯RF升高,并不能诊断类风湿关节炎。
这是很多患者最大的认知误区,让我们来详细拆解一下:
类风湿因子(RF)的“不专一性”
类风湿因子并非类风湿关节炎的“专属生物标志物”,它的存在就像一个“广撒网”的信号,可能在多种情况下出现阳性:
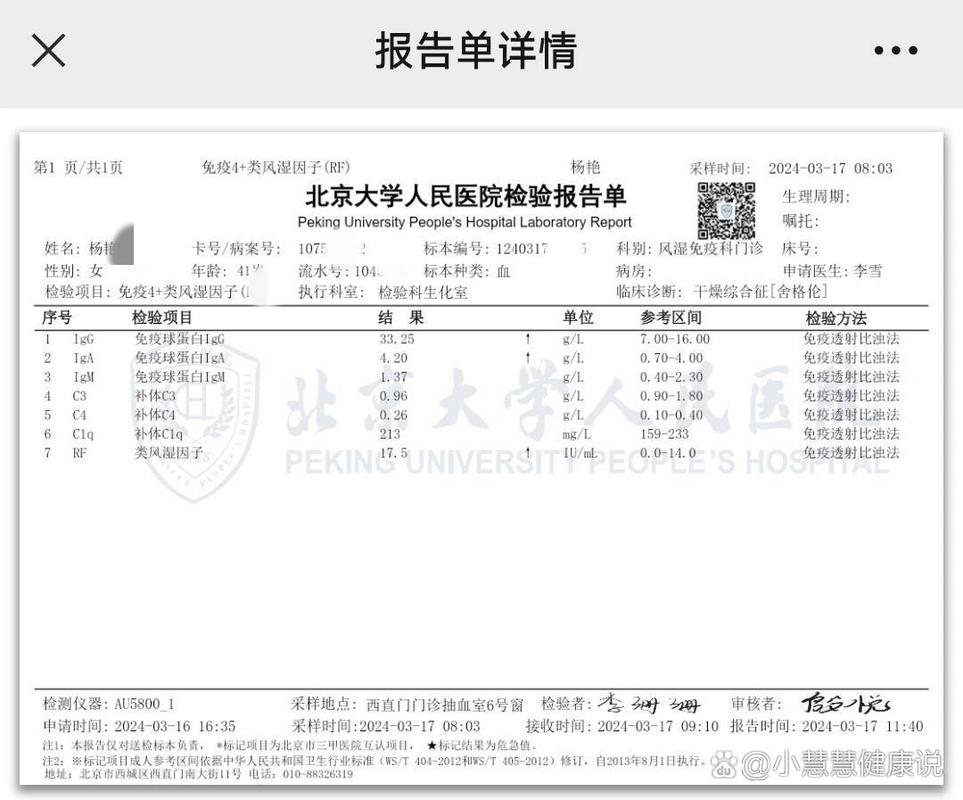
- 其他自身免疫性疾病:如干燥综合征、系统性红斑狼疮、硬皮病等。
- 慢性感染性疾病:如结核病、感染性心内膜炎、病毒性肝炎等。
- 其他非风湿性疾病:如慢性肺部疾病、肝脏疾病、某些恶性肿瘤等。
- 健康人群:有约5%的健康老年人,其RF也可能呈现低度阳性,随着年龄增长,阳性率还会逐渐升高。
数值高低不代表病情严重
RF的滴度(即浓度高低)与RA病情的严重程度、活动性或预后并不完全平行,有些患者RF滴度很高,但症状很轻;而有些患者症状很重,RF滴度却并不高,不能单凭RF数值高低来判断病情。
“风湿三项正常”意味着什么?
当你的报告显示“风湿三项只有类风湿因子高”,即CRP和血沉均正常时,这是一个非常重要的信息。
- CRP和血沉正常:通常代表目前体内没有显著的急性炎症活动,这对于排除活动性类风湿关节炎以及其他伴有明显炎症的风湿病是一个有力的证据。
小结一下: RF(+) + CRP正常 + 血沉正常 = 单纯RF阳性,不足以诊断RA,且目前可能无显著炎症。
除了RF,还有哪些“关键证据”来判断RA?
既然RF不靠谱,那医生靠什么诊断类风湿关节炎呢?别担心,现代医学有一套更完善的诊断体系,诊断RA,医生会像一个侦探,综合寻找“证据链”,主要包括以下几个方面:
-
临床症状(最重要的证据):
- 关节症状:是否出现持续性、对称性、多发性的小关节肿痛(如手指、手腕、脚趾),尤其是晨僵(早晨起床后关节僵硬、活动不灵活,持续超过30分钟)。
- 关节体征:医生通过体格检查,可以发现关节肿胀、压痛、活动受限,甚至关节畸形。
-
更精准的实验室指标:
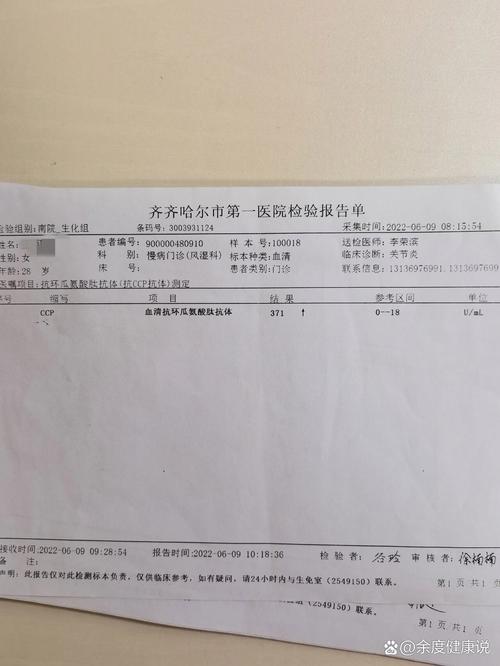
- 抗环瓜氨酸肽抗体(Anti-CCP抗体):这是目前诊断RA的特异性“王牌”指标,它的特异性高达95%以上,意味着一旦阳性,患上RA的可能性非常大,Anti-CCP抗体与RA的骨侵蚀破坏密切相关。
- 其他抗体:如抗核抗体(ANA)、抗角蛋白抗体(AKA)等,也可作为辅助诊断依据。
-
影像学检查(“火眼金睛”):
- X光片:可以观察关节是否有骨质破坏、关节间隙狭窄等RA的典型改变,但早期可能不明显。
- 超声:能更清晰地显示关节滑膜增厚、积液及早期骨侵蚀。
- 磁共振(MRI):是发现早期RA最敏感的影像学方法,能比X光更早地发现骨髓水肿和细微的骨侵蚀。
诊断RA的核心是:典型的临床症状 + 精准的实验室指标(尤其是Anti-CCP)+ 影像学证据,而不是仅仅依赖某一项化验结果。
如果我只有RF升高,应该怎么办?——一份科学的行动指南
了解了以上知识,相信你的焦虑已经缓解大半,面对这份“异常”的化验单,正确的打开方式是什么?
第一步:保持冷静,切勿自我诊断
最忌讳的就是拿到报告后,立刻上网搜索“类风湿因子高怎么办”,然后给自己贴上“类风湿关节炎”的标签,陷入恐慌,你是来寻求专业帮助的,不是来做自我诊断的。
第二步:携带完整资料,寻求专业医生评估
请务必带上你的所有化验单、病历资料,去正规医院的【风湿免疫科】就诊,风湿免疫科是诊断和治疗这类疾病的专科。
第三步:配合医生,完善检查
医生在问诊和体格检查后,会根据你的情况,建议你进行以下检查,以明确病因:
- 查“王牌”:检测抗环瓜氨酸肽抗体(Anti-CCP)。
- 全面评估:检查肝肾功能、血常规、免疫全套等,排除其他系统性疾病。
- 影像学检查:根据需要,安排关节超声或X光片检查。
第四步:根据最终诊断,科学干预
-
如果最终排除了RA和其他风湿病:
- 定期复查:如果你的RF是低度阳性,且没有任何症状,医生可能会建议你每年复查一次,动态观察变化。
- 关注生活方式:保持健康作息,均衡饮食,适度运动,增强免疫力,避免熬夜和过度劳累。
- 不滥用药物:在没有明确诊断前,切勿自行服用所谓的“风湿药”或保健品。
-
如果确诊为其他疾病:
则需针对原发病(如干燥综合征、感染等)进行规范治疗。
-
如果不幸确诊为类风湿关节炎:
- 也请不要绝望,RA虽然无法根治,但是一种可以有效控制的慢性病,早期诊断、早期规范治疗,完全可以实现“达标治疗”,控制病情,避免关节畸形,像正常人一样生活和工作。
理性看待,科学应对
回到我们最初的问题:“风湿三项只有类风湿因子高,是得了类风湿关节炎吗?”
医生的最终答案是:可能性极低,但不能完全排除。
它更像是一个身体的“警示信号”,提醒你的免疫系统可能存在一些“不稳定”因素,但它本身并不能给你“定罪”,这个信号的价值在于,促使你去做一次更全面的健康检查,找到问题的根源。
一份化验单只是健康拼图的一角,完整的诊断需要医生结合你的所有信息进行综合判断,面对健康异常,最聪明的做法是:保持理性,相信科学,找对医生,走对路。
希望这篇文章能为你拨开迷雾,指明方向,祝你健康!
【免责声明】:本文为健康科普原创文章,内容基于医学共识和临床经验,旨在提供健康信息参考,不能替代任何个人的医学诊断和治疗,如有健康问题,请务必咨询专业医生。




