这种情况极其危险,诊断和治疗都充满挑战,预后通常较差,下面我将从几个方面详细解释这个问题。
(图片来源网络,侵删)
为什么会发生这种情况?(发病机制)
脑梗和脑出血同时存在,主要有以下几种情况:
-
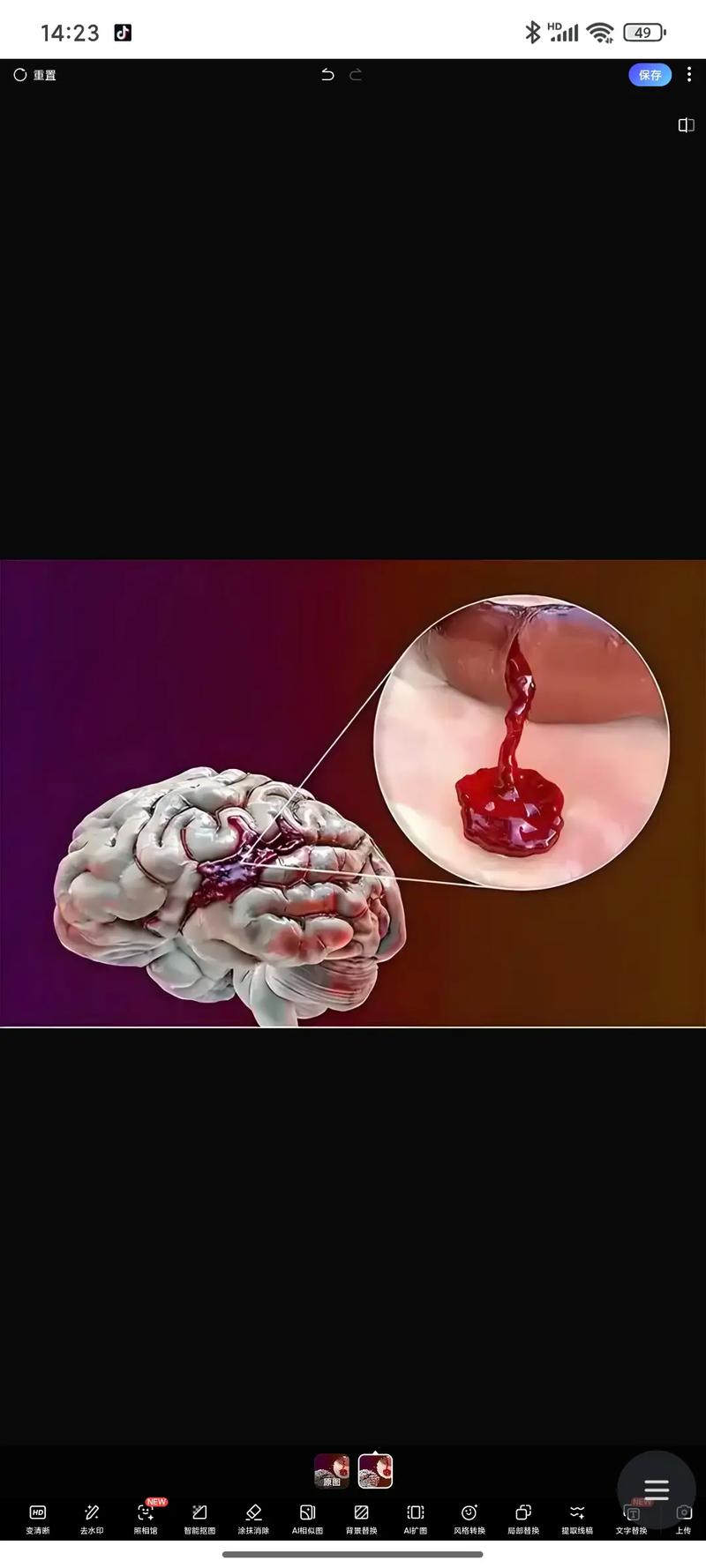
最常见的情况:缺血性梗死后出血性转化
- 原因:这是最主要的原因,脑组织因血管堵塞(血栓或栓塞)缺血缺氧,导致细胞死亡(形成梗死灶),在缺血的早期,梗死区域的血管壁因缺氧而变得非常脆弱(血脑屏障破坏),如果使用了溶栓药物(如阿替普酶)或抗血小板/抗凝药物(如阿司匹林、氯吡格雷、华法林),或者因为血压突然升高,脆弱的血管就可能破裂,导致血液流入已经梗死的脑组织内,形成“出血性转化”。
- 特点:出血发生在缺血梗死的区域,出血量通常不大,但会加重原有的脑损伤。
-
独立病因,但发生在同一患者身上
- 原因:患者可能同时存在两种导致卒中的独立病因。
- 高血压:长期高血压是导致小血管病变(如脑微动脉瘤)和动脉粥样硬化(导致大血管堵塞)的常见原因,患者可能在同一时间或短时间内,一个脑动脉因粥样硬化斑块破裂形成血栓导致脑梗,同时另一个因高血压而破裂的血管导致脑出血。
- 血管畸形:患者可能存在动静脉畸形或海绵状血管瘤等结构性血管问题,畸形血管本身就容易破裂出血,同时它也可能影响周围脑组织的血液供应,诱发缺血性改变,或者,一个畸形血管破裂出血,而出血或占位效应压迫了另一条正常血管,导致其供血区发生脑梗。
- 血管炎:自身免疫性疾病导致脑血管发炎,血管壁增厚、狭窄(导致缺血)和坏死(导致出血)可能同时存在。
- 原因:患者可能同时存在两种导致卒中的独立病因。
-
特殊病因
 (图片来源网络,侵删)
(图片来源网络,侵删)- 肿瘤:脑肿瘤(特别是胶质瘤)可以侵犯血管,引起肿瘤内出血或肿瘤周边的缺血,也可能因为肿瘤压迫导致血管闭塞。
- 感染:如血管炎、脓肿等,也可能同时导致血管堵塞和破裂。
有哪些临床表现?
临床表现是脑梗和脑出血症状的叠加,通常非常严重,进展迅速。
- 核心症状:突然出现的剧烈头痛(脑出血的典型表现)、恶心呕吐、意识障碍(嗜睡、昏迷)、肢体瘫痪、言语不清或失语、口角歪斜、视力障碍等。
- 特点:患者的症状可能比单纯的脑梗或脑出血更严重,恶化速度更快,一个脑梗患者可能只是偏瘫,但如果发生了出血性转化,可能会迅速出现昏迷、瞳孔不等大等脑疝迹象。
如何诊断?
诊断的关键在于影像学检查,特别是头颅CT和MRI。
-
头颅CT(计算机断层扫描):
- 急性期首选:能在几分钟内明确诊断。
- 表现:可以清晰地显示出高密度的出血灶(白色区域)和低密度的缺血梗死灶(黑色区域),两者同时存在,即可确诊,对于出血性转化,CT可以显示在低密度梗死区内有高密度出血点或斑片状出血。
-
头颅MRI(磁共振成像):
 (图片来源网络,侵删)
(图片来源网络,侵删)- 更精细的评估:对早期缺血和陈旧性病变的分辨能力更强。
- DWI序列:能最早发现急性期的缺血病灶(发病几分钟内即可显示为高信号)。
- GRE/SWI序列:对微小出血和出血性转化非常敏感,能发现CT难以显示的微量出血。
- 表现:可以清晰地显示缺血灶的部位、范围和不同时期,以及出血灶的位置、大小和是否破入脑室或蛛网膜下腔。
-
CTA/MRA/DSA(血管成像):
用于寻找病因,明确是血管堵塞、血管畸形还是动脉瘤等,对制定后续治疗方案至关重要。
如何治疗?(治疗原则)
治疗是矛盾的统一体,需要在“救缺血”和“防出血”之间找到极其微妙的平衡,是神经内科和神经外科医生面临的巨大挑战。
核心原则:稳定生命体征,控制病因,防止并发症,神经功能康复。
-
一般支持治疗(所有患者的基础)
- 生命体征监测:严密监测血压、心率、呼吸、血氧饱和度。
- 气道管理:确保呼吸道通畅,必要时气管插管或气管切开。
- 控制颅内压:抬高床头、使用脱水药物(如甘露醇)、控制脑水肿。
- 控制体温和血糖:避免高热和高血糖加重脑损伤。
-
血压管理(最关键的矛盾点之一)
- 目标:既要防止血压过高导致出血加重或再出血,又要保证足够的脑灌注压,避免缺血区域进一步扩大。
- 策略:通常需要将血压控制在一个相对安全的范围内(收缩压在140-160 mmHg),具体数值由医生根据患者的出血量、梗死面积、基础疾病等综合判断。严禁自行使用降压药!
-
针对病因的治疗(个体化决策)
- 如果出血是缺血梗死后转化:
- 已使用溶栓/抗凝药:立即停用,如果是在溶栓后发生的,情况极其凶险。
- 未使用溶栓/抗凝药:谨慎评估,通常需要推迟或谨慎使用抗血小板/抗凝药物,何时以及如何使用,需要医生非常专业的判断。
- 如果存在血管畸形/动脉瘤:
- 可能需要神经外科手术(开颅夹闭、切除畸形)或介入栓塞治疗,从根源上解决问题。
- 如果由高血压引起:
长期、平稳地控制血压是预防复发的关键。
- 如果由其他疾病引起(如血管炎、肿瘤):
需要针对原发病进行治疗,如使用激素免疫抑制治疗、手术切除肿瘤等。
- 如果出血是缺血梗死后转化:
-
手术治疗(神经外科介入)
- 手术指征非常严格,主要适用于:
- 大量出血导致严重颅内压增高,有脑疝风险。
- 血肿位置表浅,易于手术清除。
- 明确的血管畸形或动脉瘤需要手术处理。
- 手术的目的是清除血肿、降低颅内压、处理病因,但手术本身也会对脑组织造成二次损伤,需要权衡利弊。
- 手术指征非常严格,主要适用于:
预后怎么样?
预后不良。
- 死亡率高:由于双重打击,脑组织损伤范围大且严重,死亡率显著高于单一类型的卒中。
- 致残率高:幸存者中,绝大多数会留下严重的后遗症,如重度偏瘫、失语、吞咽困难、认知障碍、植物生存状态等,生活完全不能自理。
- 康复难度大:康复治疗过程漫长而艰难,需要多学科团队(神经科、康复科、心理科、营养科等)的长期协作。
脑梗和脑出血同时发生是一种灾难性的医疗状况,它要求医生具备极高的临床判断力,在复杂的病理生理状态下做出最合理的治疗决策,对于患者和家属而言,这是一个极其艰难的时刻。
最重要的建议是:
- 立即就医:一旦出现卒中的任何警示症状(FAST原则:Face面部不对称, Arm手臂无力, Speech言语不清, Time及时就医),立即拨打急救电话,争分夺秒送往有卒中救治能力的医院。
- 绝对信任医生:向医生详细提供病史(高血压、糖尿病、心脏病、房颤、服药史等),并完全配合医生的治疗方案,在治疗的关键矛盾点上(如是否使用抗凝药),家属应与医生充分沟通,理解其中的风险和获益。
- 做好长期康复准备:即使渡过急性期,漫长的康复之路也刚刚开始,需要有耐心和毅力。
这是一个需要医学界和患者家属共同面对的严峻挑战。




